Contents
- 1 腹部内臓 (Abdominal Viscera)
- 2 食道 (Esophagus)
- 3 胃 (Stomach)
- 4 胃の位置、構造、および表面解剖 (Position, Parts, and Surface Anatomy of Stomach)
- 5 胃の曲線 (Curvatures of the Stomach)
- 6 胃の内部 (Interior of Stomach)
- 7 胃の関係
- 8 胃の血管と神経 (Vessels and Nerves of the Stomach)
- 9 小腸 (Small Intestine)
- 10 十二指腸 (Duodenum)
- 11 空腸および回腸 (Jejunum and Ileum)
- 12 大腸 (Large Intestine)
- 13 盲腸および虫垂 (Cecum and Appendix)
- 14 結腸 (Colon)
腹部内臓 (Abdominal Viscera)
For laboratory, MUST IDENTIFY…….
- GROSS ANATOMY (SPECIFIC ORGANS)
- RECURRENT LARYNGEAL NERVE
- CRICOPHARYNGEUS
- TRACHEO-ESOPHAGEAL GROOVE
- PYLORIC SPHINCTER
- GASTRIC RUGAE
- CELIAC ARTERY
- SUPERIOR MESENTERIC ARTERY
- PANCREATICODUODENAL PAPILLA
- SPLENIC VEIN
- SUSPENSORY MUSCLE OF THE DUODENUM
- HEPATODUODENAL LIGAMENT
- GREATER AND LESSER OMENTUM
腹部内臓と消化管の概要 (Overview of Abdominal Viscera and Digestive Tract)
腹部の内臓 (viscera) は、消化器系 (alimentary system) の大部分を構成しており、食道 (esophagus) の末端部分および胃 (stomach)、腸 (intestines)、脾臓 (spleen)、膵臓 (pancreas)、肝臓 (liver)、胆嚢 (gallbladder)、腎臓 (kidneys)、および副腎 (suprarenal glands) が含まれます。
腹腔 (abdominal cavity) が開かれこれらの臓器を調べると、肝臓 (liver)、胃 (stomach)、および脾臓 (spleen) がほぼ横隔膜 (diaphragm) のドームを満たしていることが明らかになります。これらの臓器は胸腔 (thoracic cavity) に凹みを形成し、下部胸郭 (lower thoracic cage) からの保護を受けています。
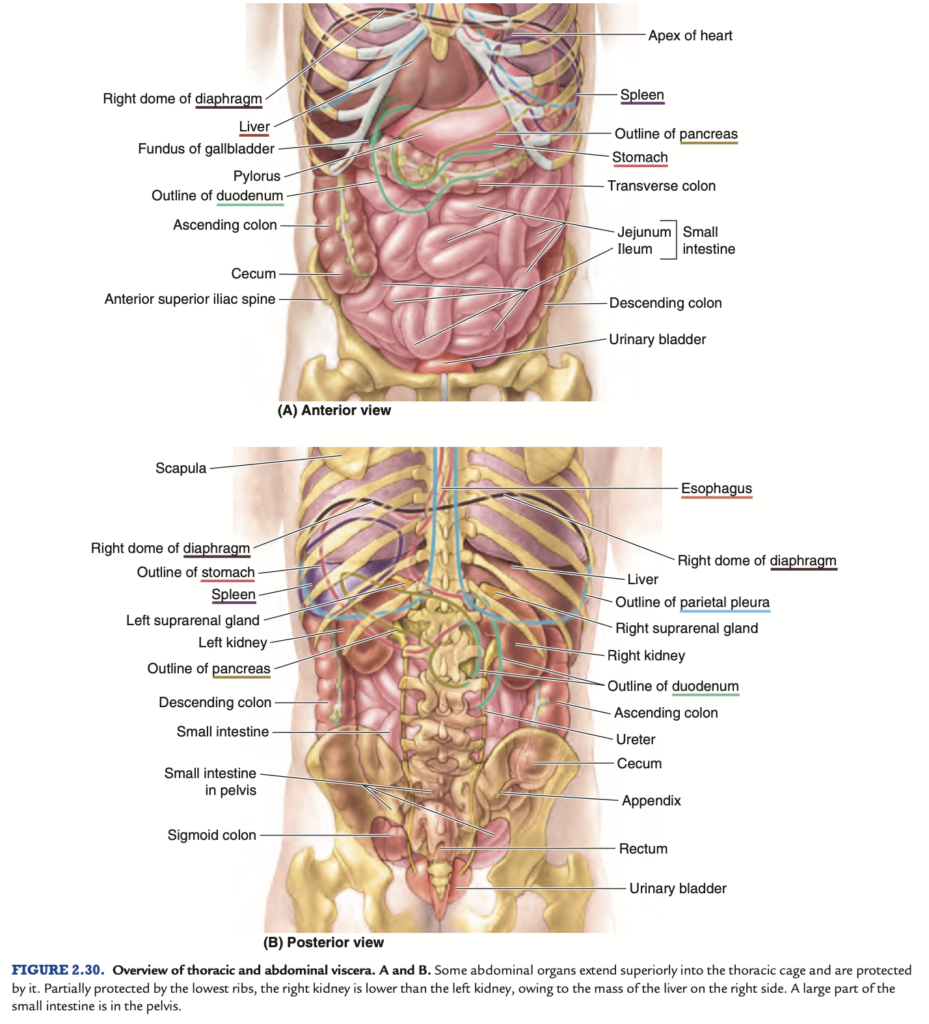
また、肝鎌状靭帯 (falciform ligament) が通常、臍 (umbilicus) まで達する腹壁前面 (anterior abdominal wall) の連続線に沿って付着していることが明らかです。これにより、肝臓は表面的に右葉と左葉に分けられます。
脂肪を含む大網 (greater omentum) がその典型的な形で形成されています。胆嚢 (gallbladder) は肝臓 (liver) の鋭い縁の下方に突出しています (図 2.31A)。
食物は口腔 (mouth) と咽頭 (pharynx) から食道 (esophagus) を通り胃 (stomach) に入り、そこで胃液 (gastric secretions) と混ざります (図 2.31B)。消化 (digestion) は主に胃と十二指腸 (duodenum) で行われます。蠕動運動 (Peristalsis) は胃の中部から始まる輪状の収縮波で、幽門 (pylorus) へゆっくりと移動します。これにより、咀嚼された食物塊は胃液と混ざり、胃の内容物が十二指腸へと排出されます。
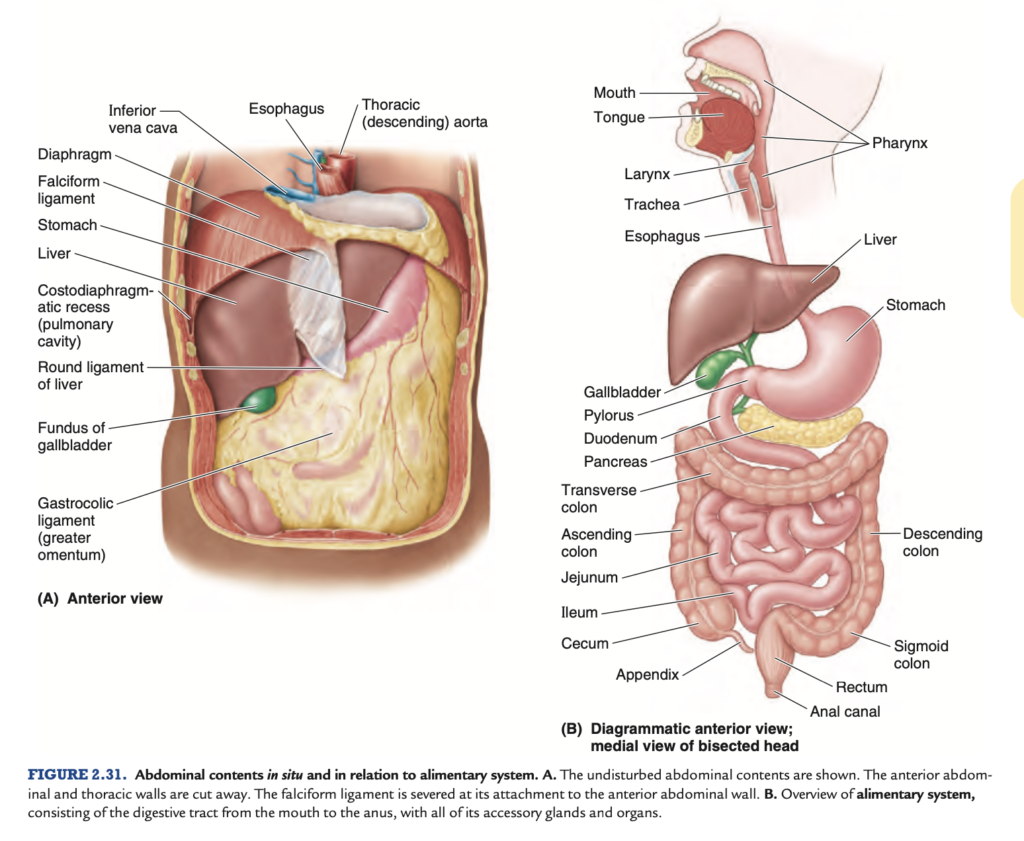
化学物質の吸収 (absorption of chemical compounds) は主に小腸 (small intestine) で行われ、これは長さ5~6mの巻かれた管 (死体では張力が欠如しているため生体より短い) であり、十二指腸 (duodenum)、空腸 (jejunum)、回腸 (ileum) から構成されています。蠕動運動は空腸および回腸でも起こりますが、強制的ではなく、閉塞が存在しない限りスムーズに進行します。胃は十二指腸と連続しており、十二指腸は膵臓 (pancreas) と肝臓 (liver) からの導管の開口部を受け取ります。膵臓と肝臓は消化器系の主要な腺です。
大腸 (large intestine) は盲腸 (cecum)、虫垂 (appendix)、結腸 (colon)(上行、横行、下行、S状結腸)、直腸 (rectum)、および肛門管 (anal canal) で構成されます。水の再吸収は主に上行結腸 (ascending colon) で行われます。糞便は下行結腸およびS状結腸で形成され、排便前に直腸 (rectum) に蓄積されます。食道 (esophagus)、胃 (stomach)、および小腸と大腸は消化管 (gastrointestinal tract) を構成し、前腸 (foregut)、中腸 (midgut)、および後腸 (hindgut) から由来します。
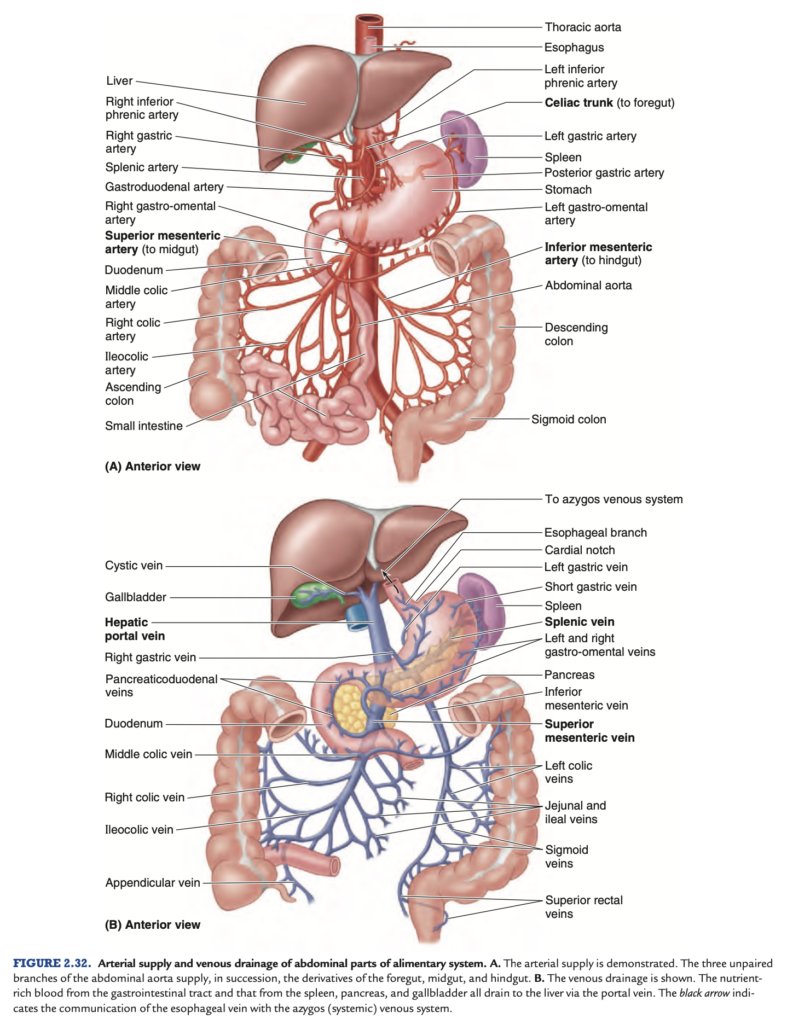
消化器系の腹部部分への動脈供給は腹大動脈 (abdominal aorta) から行われます。大動脈の三つの主要な分岐は、腹腔動脈 (celiac trunk)、上腸間膜動脈 (superior mesenteric artery)、および下腸間膜動脈 (inferior mesenteric artery) です (図 2.32A)。
肝門脈 (hepatic portal vein) は、上腸間膜静脈 (superior mesenteric vein) と脾静脈 (splenic vein) の合流により形成されます (図 2.32B)。これは門脈系 (portal venous system) の主要な経路であり、消化管、膵臓、脾臓、および胆嚢 (gallbladder) からの血液を集め、肝臓 (liver) へ運びます。
食道 (Esophagus)
食道 (esophagus) は約25cm(10インチ)長で、平均直径が約2cmの筋肉性の管です。この管は咽頭 (pharynx) から胃 (stomach) へ食物を運びます (図 2.33A)。バリウムを飲み込んだ後の透視 (fluoroscopy) 中に見られるように、食道には隣接する構造によって生じる3つの狭窄部位が通常存在します:
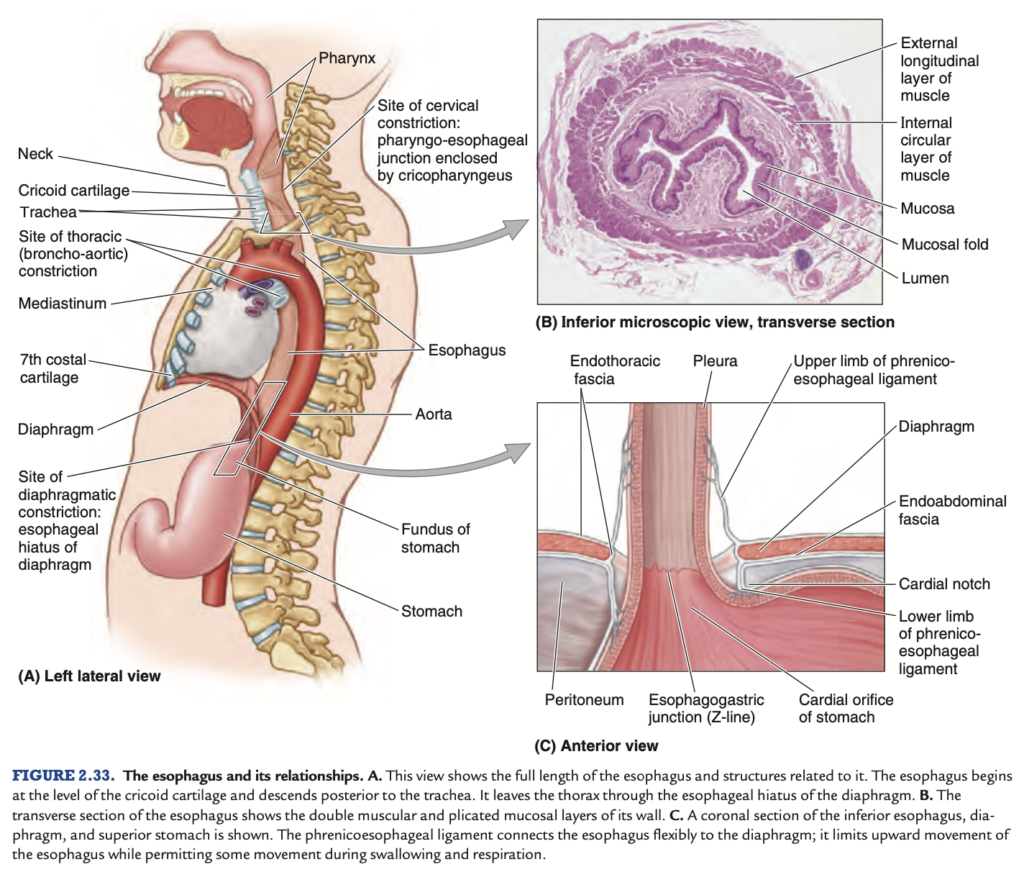
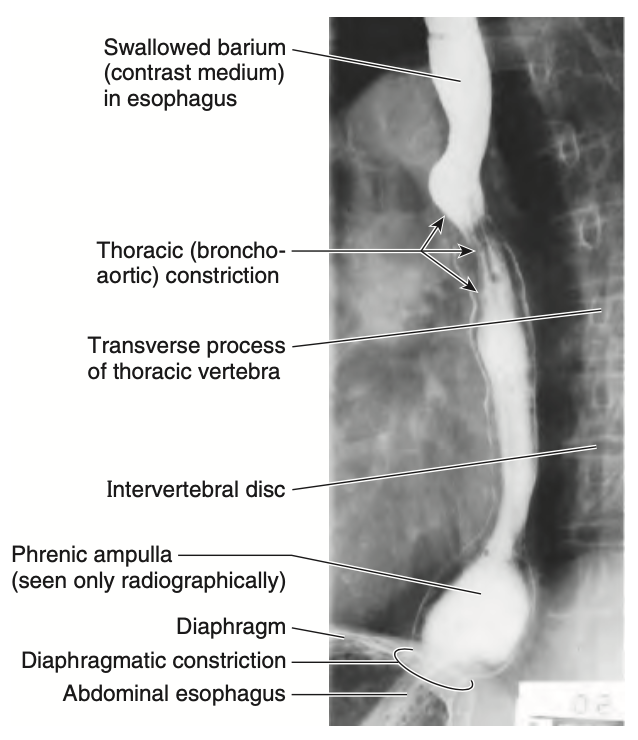
FIGURE 2.34.Radiograph of esophagus after swallowing barium meal.
This left posterior oblique (LPO) view demonstrates two of the three normal “constrictions” (impressions) caused by the arch of the aorta and left main bronchus. The phrenic ampulla, which is seen only radiographi- cally, is the distensible part of the esophagus superior to the diaphragm. (Courtesy of Dr. E. L. Lansdown, Professor of Medical Imaging, University of Toronto, Toronto, ON, Canada.)
横隔膜狭窄 (Diaphragmatic constriction):これは食道が横隔膜裂孔 (esophageal hiatus) を通過する位置で生じ、前歯から約40cmの位置にあります。
頸部狭窄 (Cervical constriction)(上部食道括約筋):咽頭食道接合部 (pharyngoesophageal junction) の開始部で、前歯から約15cmに位置しています。この狭窄は輪状咽頭筋 (cricopharyngeus muscle) によって引き起こされます。
胸部狭窄 (Thoracic constriction)(気管支-大動脈狭窄):これは食道が大動脈弓 (arch of aorta) と左主気管支 (left main bronchus) によって圧迫される位置で生じ、前歯から22.5cmおよび27.5cmの位置にあります。これらの狭窄部位は、食道から胃への器具の挿入時や、嚥下困難 (dysphagia) を経験している患者のX線検査時に重要です。
食道の特徴:
- 食道は脊椎 (vertebral column) の曲線に沿って首と縦隔 (mediastinum) を通り、胸腔 (thoracic cavity) の中央にある縦隔を下行します (図 2.33A)。
- 内部には輪状筋 (circular muscle) と外部には縦走筋 (longitudinal muscle) が存在します (図 2.33B)。上部では、外部の筋層は随意筋で構成され、下部の筋層は平滑筋で構成されています。
食道は楕円形の食道裂孔 (esophageal hiatus) を通過し、横隔膜の右脚 (right crus of the diaphragm) の筋肉部分を通り、T10椎骨のレベルで正中線の左側に位置しています。
食道の終端:
- 食道は胃の噴門 (cardial orifice of the stomach) に接続し (図 2.33C)、第7肋軟骨とT11椎骨のレベルで左の中線から外れた位置にあります。
- 末端では、食道 (神経) 神経叢 (esophageal nerve plexus) に囲まれています (図 2.35)。
食物は食道を速やかに通過しますが、これは筋肉の蠕動運動の作用によるものであり、重力に依存しません(逆さになっても飲み込むことができます)。食道は横隔膜裂孔の周囲にある横隔膜縁に、横隔膜食道靭帯 (phrenico-esophageal ligament) によって固定されています。この靭帯は、呼吸や嚥下時に横隔膜と食道が独立して動くことを可能にします。
腹部食道 (Abdominal part of the esophagus) は、長さ1.25cmのラッパ状の形をしており、食道裂孔から右脚 (right crus) を通り、胃の噴門に達します。噴門に近づくと、前方に広がり、下方に降りる際に左に向かいます。前面は大嚢の腹膜に覆われており、胃の前面にある腹膜と連続しています。後面には肝臓の後面にある溝(噴門表面)があり、食道の後面と接しています。
食道胃接合部 (esophagogastric junction) はT11椎骨の左側にあり、剣状突起 (xiphoid process) 先端を通る水平面上にあります。外科医や内視鏡医は、この接合部をZライン (Z-line) と呼びます (図 2.33C)。このラインは、食道の粘膜が急に胃の粘膜に変わるジグザグの線です。この接合部は、生理的な下部食道括約筋 (inferior esophageal sphincter) が収縮および弛緩する場所で、胃内容物の逆流を防ぐ役割を果たします。
神経血管系について:
食道の頸部および胸部の部分に関する神経血管系の詳細は、1章および8章に記載されています。腹部の食道に血液を供給する動脈は、腹腔動脈 (celiac trunk) の枝である左胃動脈 (left gastric artery) と、左下横隔動脈 (left inferior phrenic artery) です (図 2.32A)。
この部分の食道からの静脈排出は、粘膜下静脈 (submucosal veins) を通じて門脈系 (portal venous system) に入り、左胃静脈 (left gastric vein) を経て肝臓に運ばれます (図 2.32B)。また、食道静脈 (esophageal veins) を通じて奇静脈 (azygos vein) に入ることで、体循環系 (systemic venous system) にもつながっています。
腹部食道のリンパ排出は、左胃リンパ節 (left gastric lymph nodes) に入ります (図 2.35)。これらのリンパ節からの遠心性リンパ管は主に腹腔リンパ節 (celiac lymph nodes) に流れます。
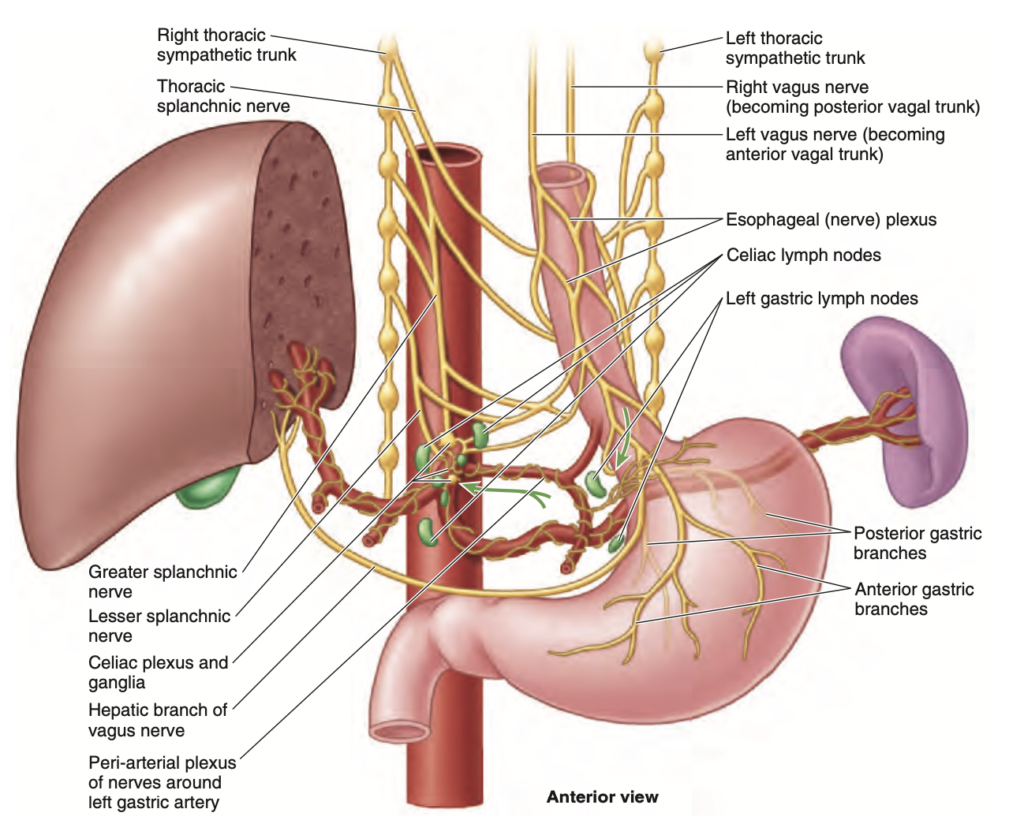
FIGURE 2.35. Nerves and lymphatics of abdominal esophagus and stomach. The vagus nerves (CN X) divide into branches that form the esophageal (nerve) plexus around the inferior esophagus. Anterior and posterior gastric branches of the plexus accompany the esophagus through the esophageal hiatus for distribution to the anterior and posterior aspects of the stomach. The anterior branches also extend to the pylorus and liver. Postsynaptic sympathetic nerve fibers from the celiac plexus are distributed to these organs through peri-arterial plexuses. The lymphatic vessels of the stomach follow a pattern similar to that of the arteries, although the flow is in the opposite direction. Thus, lymph from the stomach and abdominal part of the esophagus drains to the gas- tric and then celiac lymph nodes.
食道の神経支配:
食道は、迷走神経幹 (vagal trunks) と胸交感神経幹 (thoracic sympathetic trunks) によって構成される食道神経叢 (esophageal plexus) によって支配されています。迷走神経幹は前胃および後胃の枝 (anterior and posterior gastric branches) を形成し、胸部交感神経幹は腹腔神経 (greater abdominopelvic splanchnic nerves) と、左胃動脈および左下横隔動脈周囲の血管神経叢 (peri-arterial plexuses) を通じて作用します。
胃 (Stomach)
胃 (stomach) は消化管の拡張部分で、食道 (esophagus) と小腸 (small intestine) の間に位置します(図 2.31B)。胃は摂取された食物を貯蔵するために特化しており、化学的および機械的に消化の準備を行い、十二指腸 (duodenum) へ送り込みます。胃は食物を混ぜ、貯蔵する役割を果たし、その主な機能は酵素による消化です。胃液 (gastric juice) は食物を半液体状の混合物 (chyme) に徐々に変換し、この混合物は比較的早く十二指腸に移動します。空腹時の胃は大腸 (large intestine) よりもやや大きい程度ですが、かなりの拡張が可能で、2~3リットルの食物を収容できます。
胃の位置、構造、および表面解剖 (Position, Parts, and Surface Anatomy of Stomach)
胃の大きさ、形状、位置は、個人の体型(体の習慣)により著しく異なることがあり、呼吸中の横隔膜運動や胃の内容物(空腹時や大量の食後など)、または個人の体位に応じて、同じ個体でも変化することがあります。仰臥位では、胃は通常、右上腹部および左上腹部、または心窩部 (epigastric)、臍部 (umbilical)、および左季肋部および側腹部 (flank regions) に位置します(図 2.36A)。直立位では、胃は下方に移動します。衰弱した個体では、胃の体部は骨盤にまで達することがあります(図 2.36B)。
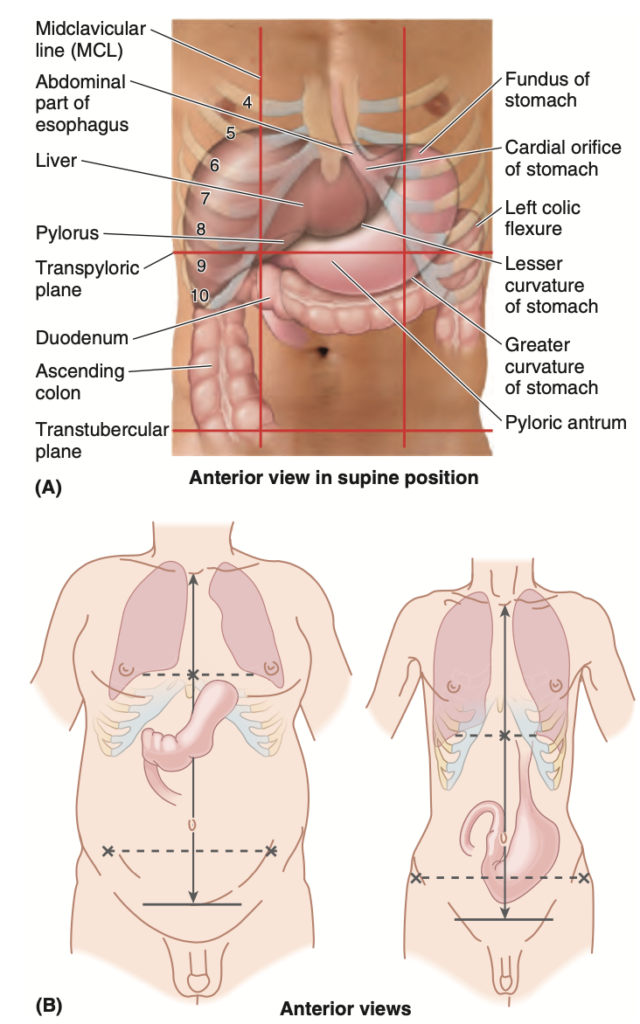
Figure 2.36. Surface anatomy and effect of body type (bodily habi- tus) on disposition and shape of stomach. A.
The most common position of the stomach in a person of medium build in the supine or prone posi- tion. B. A heavily built hyperasthenic individual with a short thorax and long abdomen is likely to have a stomach that is placed high and more transversely disposed. In people with a slender asthenic physique, the stom- ach is likely to be low and vertical.
胃には4つの部分があります(図 2.36Aおよび2.37A-C):
- 噴門 (Cardia): 噴門口 (cardial orifice) 周辺の部分で、胃の上部の開口部または入口です。仰臥位では、噴門口は通常、T11椎骨のレベルで中線の左側、左第6肋軟骨後方に位置します。
- 胃底 (Fundus): 胃の拡張した上部で、横隔膜の左側ドームに関連し、噴門口の水平面で下方に制限されます。噴門切痕 (cardial notch) は、食道と胃底の間にあります。胃底はガス、液体、食物、またはそれらの組み合わせによって拡張されることがあります。仰臥位では、胃底は通常、左第6肋骨後方に位置します(図 2.36A)。
- 胃体 (Body): 胃の主要部分で、胃底と幽門前庭 (pyloric antrum) の間にあります。
- 幽門部 (Pyloric part): 胃の漏斗状の流出部であり、幽門前庭が幽門管 (pyloric canal) へと続きます。その先の幽門 (pylorus) は、幽門部の括約筋であり、胃の内容物を十二指腸へ送り出します。幽門口 (pyloric orifice) は幽門管の終端部です。
胃の間欠的な排出は、胃内圧が幽門の抵抗を超えるときに発生します。幽門は通常、緊張性に収縮しており、半流体の食物塊 (chyme) を排出する際にのみ幽門口が広がります。胃の内容物は幽門管および幽門口を通じて小腸に押し出され、さらに混合、消化、および吸収が行われます。
仰臥位では、胃の幽門部は横隔面平面 (transpyloric plane) のレベルにあり、上は頸切痕 (jugular notch)、下は恥骨稜 (pubic crest) の間にあります。
胃の曲線 (Curvatures of the Stomach)
胃には二つの曲線があります(図 2.37A-C):
- 小弯 (Lesser curvature): 胃の右縁に沿った短い凹面の曲線を形成しています。角切痕 (angular notch) はこの曲線の最も下部にあり、胃体部と幽門部の接合部を示しています(図 2.37AおよびB)。
- 大弯 (Greater curvature): 胃の左縁に沿った長い凸面の曲線を形成しています。これは、第5肋間とMCL(中鎖骨線)との接合部を下方に横切り、9~10番目の左肋軟骨の深部を通って幽門前庭に達します。
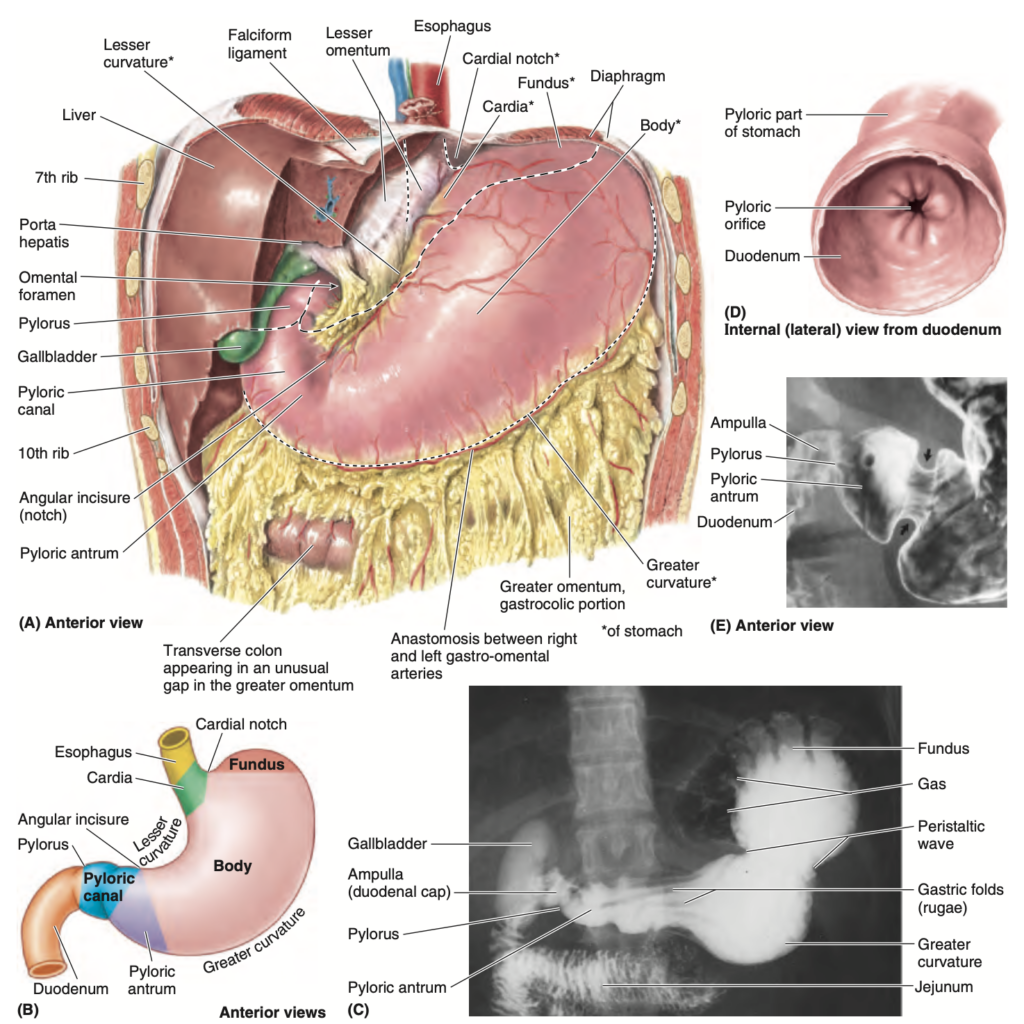
FIGURE 2.37. Abdominal part of esophagus and stomach. A.
The stomach is inflated with air. The left part of the liver is cut away so that the lesser omentum and omental foramen can be seen. The extent of the intact liver is indicated by the longer dotted lines. B. Parts of the stomach. C. Radiograph of the stomach after a barium meal. Circular peristaltic waves begin in the body of the stomach and sweep toward the pyloric canal, as shown in E (arrowheads), where they stop. Gas can be seen in the cardia and fundus of this supine patient. D. The pylorus is the significantly constricted terminal part of the stomach. The pyloric orifice is the opening of the pyloric canal into the duodenum. E. Radiograph demonstrating the pyloric region of the stomach and the superior part of the duodenum. (C and E courtesy of Dr. E. L. Lansdown, Professor of Medical Imaging, University of Toronto, Toronto, ON, Canada.)
胃の内部 (Interior of Stomach)
生体において、胃粘膜(gastric mucosa)の滑らかな表面は赤褐色であり、幽門部(pyloric part)ではピンク色をしています。生体では、胃の腺(glands of the stomach)が分泌する胃酸(gastric acid)からその表面を保護する連続した粘液層(mucous layer)で覆われています。収縮すると、胃粘膜は縦方向のひだやしわ(gastric folds、またはgastric rugae)に折りたたまれます(図2.38A & B)。これらのひだは、特に幽門部および大弯(greater curvature)に沿って顕著です。嚥下中には、一時的な溝や溝状の胃管(gastric canal)が、胃の小弯(lesser curvature)に沿った縦方向の胃のひだの間に形成されます。この胃管は、放射線画像や内視鏡検査で観察することができます。胃管が形成されるのは、胃粘膜が筋層(muscular layer)にしっかりと付着しており、その部位には斜走筋層(oblique layer)が存在しないためです。唾液(saliva)や少量の咀嚼された食物、その他の液体は、胃がほとんど空であるときに、胃管に沿って幽門管(pyloric canal)へと流れます。胃が拡張(distended)すると、胃のひだは減少し、消失します。
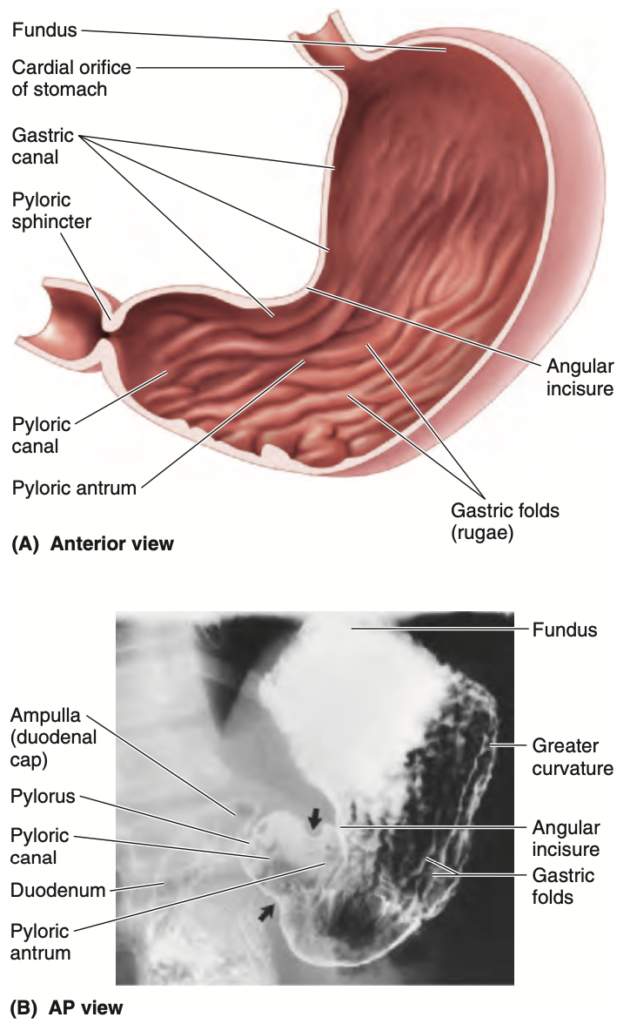
Figure 2.38. The internal surface of the stomach. A.
The anterior wall of the stomach has been removed to demonstrate its interior. The longitu- dinal gastric folds disappear on distension. Along the lesser curvature, sev- eral longitudinal mucosal folds extend from the esophagus to the pylorus, making up the gastric canal along which ingested liquids pass. B. Radio- graph of stomach after a barium meal. Observe the peristaltic wave in the stomach and the longitudinal gastric folds (rugae) of mucous membrane. (A courtesy of Dr. J. Helsin, Toronto, ON, Canada.)
胃の関係
胃は、血管がその弯に沿って走る場所と、噴門口(cardial orifice)の後方の小さな部分を除いて、内臓腹膜(visceral peritoneum)に覆われています(図2.36A)。小網(lesser omentum)の2層は胃を包み、その大弯(greater curvature)から大網(greater omentum)として離れます(図2.28, 2.31, 2.37A)。前方では、胃は横隔膜(diaphragm)、左葉の肝臓(left lobe of liver)、前腹壁(anterior abdominal wall)に関連しています。後方では、胃は網嚢(omental bursa)および膵臓(pancreas)と関連し、胃の後面は網嚢の前壁の大部分を形成しています(図2.39A)。横行結腸(transverse colon)は、胃の大弯に沿って左結腸曲(left colic flexure)まで走行し、胃の下方および側方に関連しています。
仰臥位(supine position)では、胃が乗る「胃床(bed of the stomach)」は、網嚢の後壁を形成する構造によって構成されています。上から下まで、胃床は左側の横隔膜ドーム(left dome of the diaphragm)、脾臓(spleen)、左腎(left kidney)、副腎(suprarenal gland)、脾動脈(splenic artery)、膵臓(pancreas)、および横行結腸間膜(transverse mesocolon)によって形成されています(図2.39B)。
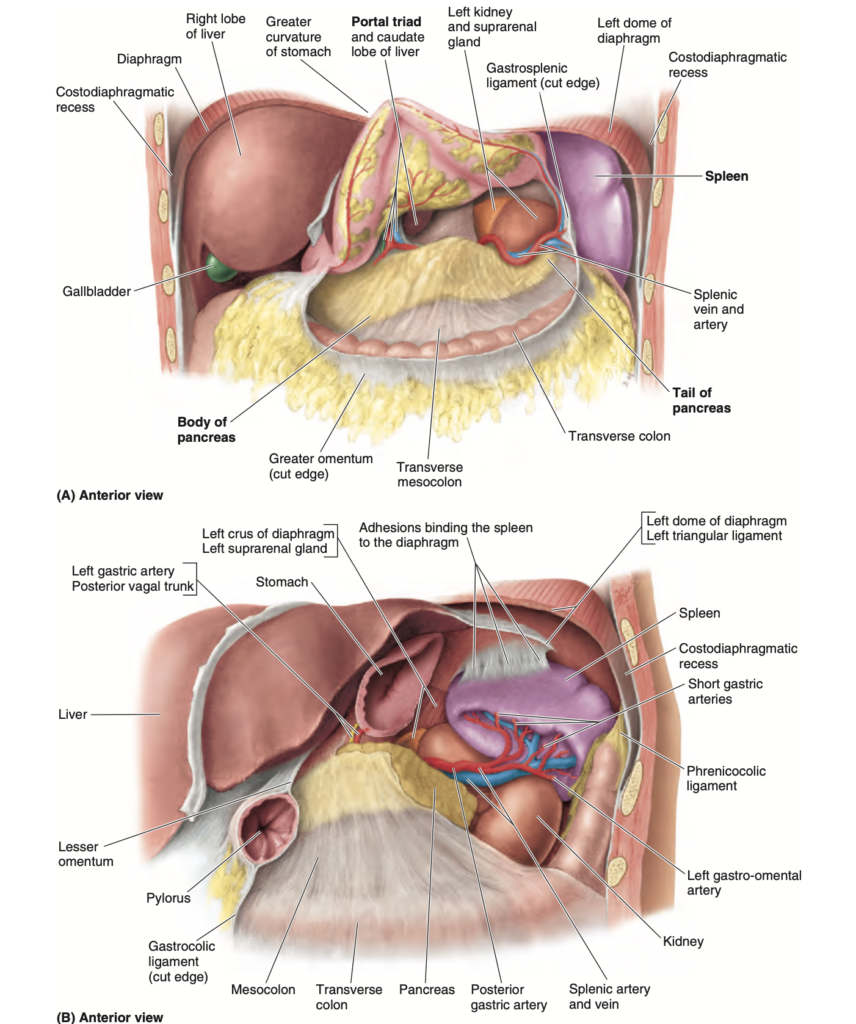
FIGURE 2.39. Omental bursa and stomach bed. A.
The omental bursa, the greater omentum, and gastrosplenic ligament have been cut along the greater curvature of the stomach, and the stomach has been reflected superiorly to open the bursa anteriorly. At the right end of the bursa, two of the boundaries of the omental foramen can be seen: the inferior root of the hepatoduodenal ligament (containing the portal triad) and caudate lobe of the liver. B. The stom- ach and most of the lesser omentum have been excised, and the peritoneum of the posterior wall of the omental bursa covering the stomach bed is largely removed to reveal the organs in the bed. Although adhesions, such as those binding the spleen to the diaphragm here, are common postmortem findings, they are not normal anatomy.
胃の血管と神経 (Vessels and Nerves of the Stomach)
胃の豊富な動脈供給は、腹腔動脈 (celiac trunk) とその分岐から供給されます(図 2.40; 表 2.7)。小弯に沿った血管吻合は、右胃動脈 (right gastric artery) および左胃動脈 (left gastric artery) によって供給され、大弯に沿った吻合は右胃大網動脈 (right gastro-omental artery) および左胃大網動脈 (left gastro-omental artery) によって供給されます。胃底部や上体部には短胃動脈 (short gastric arteries) と後胃動脈 (posterior gastric arteries) からの血液が供給されます。
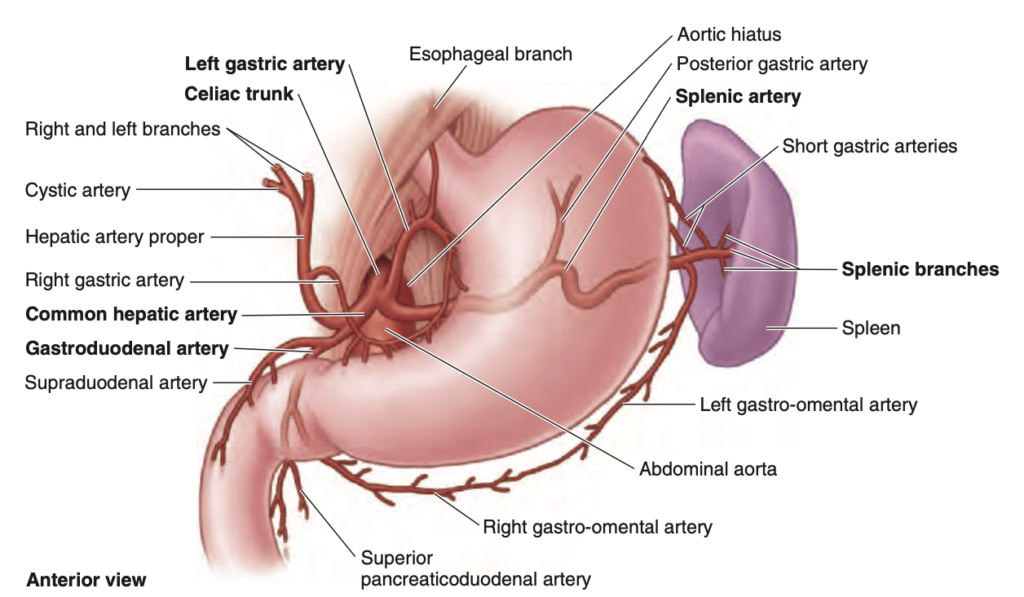
FIGURE 2.40. Arteries of stomach, duodenum, and spleen.
The arterial supply of the abdominal part of the esophagus, stomach, upper (superior and upper descending parts) duodenum, and spleen is from the celiac artery. The direct branches of the celiac trunk appear in boldface.
| 動脈名 | 起始 | 経路 | 供給範囲 |
|---|---|---|---|
| 腹腔動脈 (Celiac trunk) | 大動脈裂孔 (aortic hiatus) のレベルの腹部大動脈 (abdominal aorta) | 短い前下方向の経路の後、脾動脈 (splenic artery) と総肝動脈 (common hepatic artery) に分岐 | 食道 (esophagus)、胃 (stomach)、近位十二指腸 (proximal duodenum)、肝臓 (liver) / 胆道系 (biliary apparatus)、膵臓 (pancreas) |
| 左胃動脈 (Left gastric artery) | 腹腔動脈 (Celiac trunk) | 食道裂孔 (esophageal hiatus) へ後腹膜経由で上行し、食道枝 (esophageal branch) を形成、その後、小弯 (lesser curvature) に沿って下降し、右胃動脈 (right gastric artery) と吻合 (anastomose) | 食道の遠位部 (distal esophagus) (主に腹部)と胃の小弯部 (lesser curvature) |
| 脾動脈 (Splenic artery) | 腹腔動脈 (Celiac trunk) | 膵臓 (pancreas) の上縁に沿って後腹膜経由で走行し、脾腎靭帯 (splenorenal ligament) を横断して脾門 (hilum of spleen) に至る | 膵臓の体部 (body of pancreas)、脾臓 (spleen)、および胃の大弯部 (greater curvature) と後部胃体 (posterior stomach body) |
| 後胃動脈 (Posterior gastric artery) | 胃の後方の脾動脈 (Splenic artery posterior to stomach) | 後腹膜経由で小網嚢 (lesser omental bursa) の後壁に沿って上行し、胃横隔靭帯 (gastrophrenic ligament) に入る | 胃の後壁 (posterior wall) および胃底部 (fundus of stomach) |
| 左胃大網動脈 (Left gastro-omental artery, left gastroepiploic artery) | 脾門 (hilum of spleen) の脾動脈 (Splenic artery) | 胃脾靭帯 (gastrosplenic ligament) の層の間を通過し、胃の大弯部に沿って、右胃大網動脈 (right gastro-omental artery) と吻合 | 胃の大弯部左側 (left portion of greater curvature of stomach) |
| 短胃動脈 (Short gastric artery) | 脾門 (hilum of spleen) の脾動脈 (Splenic artery) | 胃脾靭帯の層の間を通過して胃底部 (fundus of stomach) に至る | 胃底部 (fundus of stomach) |
| 肝動脈 (Hepatic artery) | 腹腔動脈 (Celiac trunk) | 後腹膜経由で肝十二指腸靭帯 (hepatoduodenal ligament) に到達し、ポルタ・ヘパティス (porta hepatis) までの層の間を通過、右肝動脈 (right hepatic artery) と左肝動脈 (left hepatic artery) に分岐 | 肝臓 (liver)、胆嚢 (gallbladder) および胆管 (biliary ducts)、胃 (stomach)、十二指腸 (duodenum)、膵臓 (pancreas) および肝臓のそれぞれの葉 (respective lobes of liver) |
| 動脈名 | 起始 | 経路 | 供給範囲 |
|---|---|---|---|
| 胆嚢動脈 (Cystic artery) | 右肝動脈 (Right hepatic artery) | 肝十二指腸靭帯 (hepatoduodenal ligament) 内で起こり、Calot の三角 (cysto-hepatic triangle of Calot) に位置する | 胆嚢 (gallbladder) および胆嚢管 (cystic duct) |
| 右胃動脈 (Right gastric artery) | 肝動脈 (Hepatic artery) | 胃の小弯部 (lesser curvature of stomach) に沿って走行し、左胃動脈 (left gastric artery) と吻合 | 胃の小弯部右側 (right portion of lesser curvature of stomach) |
| 胃十二指腸動脈 (Gastroduodenal artery) | 肝動脈 (Hepatic artery) | 後腹膜経由で胃十二指腸接合部 (gastroduodenal junction) の後方に下行 | 胃 (stomach)、膵臓 (pancreas)、十二指腸の第1部 (first part of duodenum)、および胆管の遠位部 (distal part of bile duct) |
| 右胃大網動脈 (Right gastro-omental artery, right gastroepiploic artery) | 胃十二指腸動脈 (Gastroduodenal artery) | 大網 (greater omentum) の層の間を通過し、胃の大弯部に沿って、左胃大網動脈 (left gastro-omental artery) と吻合 | 胃の大弯部右側 (right portion of greater curvature of stomach) |
| 上膵十二指腸動脈 (Superior pancreaticoduodenal artery) | 胃十二指腸動脈 (Gastroduodenal artery) | 膵頭 (pancreatic head) の両側に下行する前後の動脈に分岐し、下膵十二指腸動脈 (inferior pancreaticoduodenal artery) の類似枝と吻合 | 十二指腸の近位部 (proximal portion of duodenum) および膵頭の上部 (superior part of head of pancreas) |
| 下膵十二指腸動脈 (Inferior pancreaticoduodenal artery) | 上腸間膜動脈 (Superior mesenteric artery) | 膵頭の両側に上行する前後の動脈に分岐し、上膵十二指腸動脈 (superior pancreaticoduodenal artery) の類似枝と吻合 | 十二指腸の遠位部 (distal portion of duodenum) および膵頭部 (head of pancreas) |
胃の静脈とリンパ管 (Veins and Lymphatic Vessels of the Stomach)
胃の静脈 (veins) は、動脈と並行して走行し、同様の経路をたどります(図 2.41)。右胃静脈 (right gastric vein) および左胃静脈 (left gastric vein) は肝門脈 (hepatic portal vein) に排出されます。短胃静脈 (short gastric veins) および左胃大網静脈 (left gastro-omental vein) は脾静脈 (splenic vein) に排出され、これは上腸間膜静脈 (superior mesenteric vein, SMV) と合流して門脈 (portal vein) を形成します。右胃大網静脈 (right gastro-omental vein) はSMVに排出されます。前幽門静脈 (prepyloric vein) は、幽門の上部を上行して右胃静脈に至り、この静脈は生体で幽門の位置を特定するために使用されます。
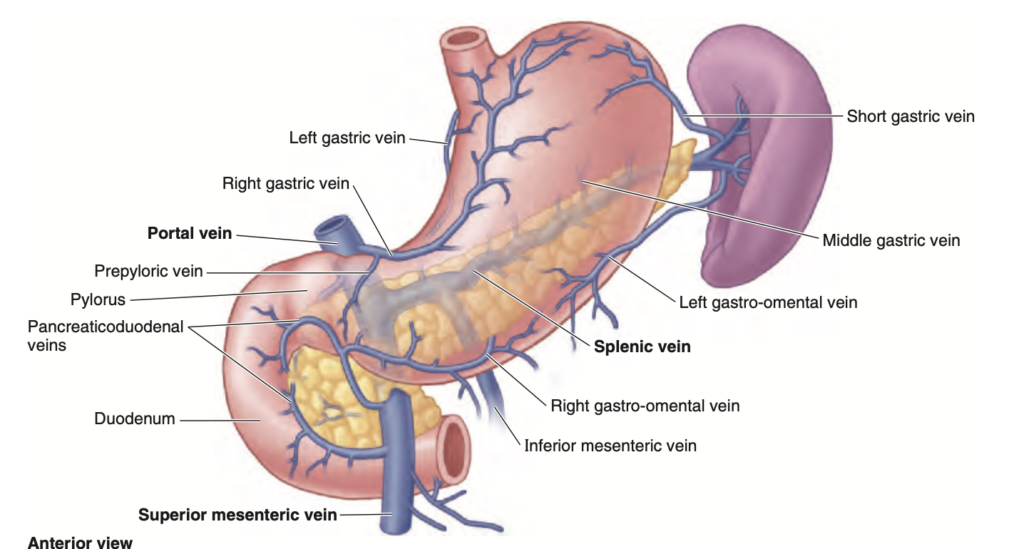
FIGURE 2.41. Veins of stomach, duodenum, and spleen. Venous drainage from the abdominal part of the esophagus, stomach, upper (superior and upper descending parts) duodenum, pancreas, and spleen is into the portal vein, either directly or indirectly via the splenic or superior mesenteric vein (SMV). The gastric veins parallel the arteries in position and course.
胃のリンパ管 (gastric lymphatic vessels)(図 2.42A)は、胃の大弯および小弯に沿って走る動脈に沿って走り、胃の前後の表面からのリンパをそれぞれの曲線に沿って排出します。これらのリンパ管は、胃リンパ節 (gastric lymph nodes) および胃大網リンパ節 (gastro-omental lymph nodes) に排出されます。これらの節からの輸出リンパ管は、大動脈の主要な動脈に沿って腹腔リンパ節 (celiac lymph nodes) に達します。以下は、胃のリンパ管の排出の概要です:
- 胃の上部2/3からのリンパは、右胃および左胃血管に沿って胃リンパ節に排出されます。胃底および胃体部の上部からのリンパも、短胃動脈および左胃大網血管に沿って排出され、膵脾リンパ節 (pancreaticosplenic lymph nodes) に至ります。
- 胃の下部2/3の右側からのリンパは、右胃大網血管に沿って排出され、幽門リンパ節 (pyloric lymph nodes) に至ります。
- 大弯の左側の下部1/3からのリンパは、膵十二指腸リンパ節 (pancreaticoduodenal lymph nodes) に排出され、これらは短胃動脈および脾動脈に沿って位置しています。
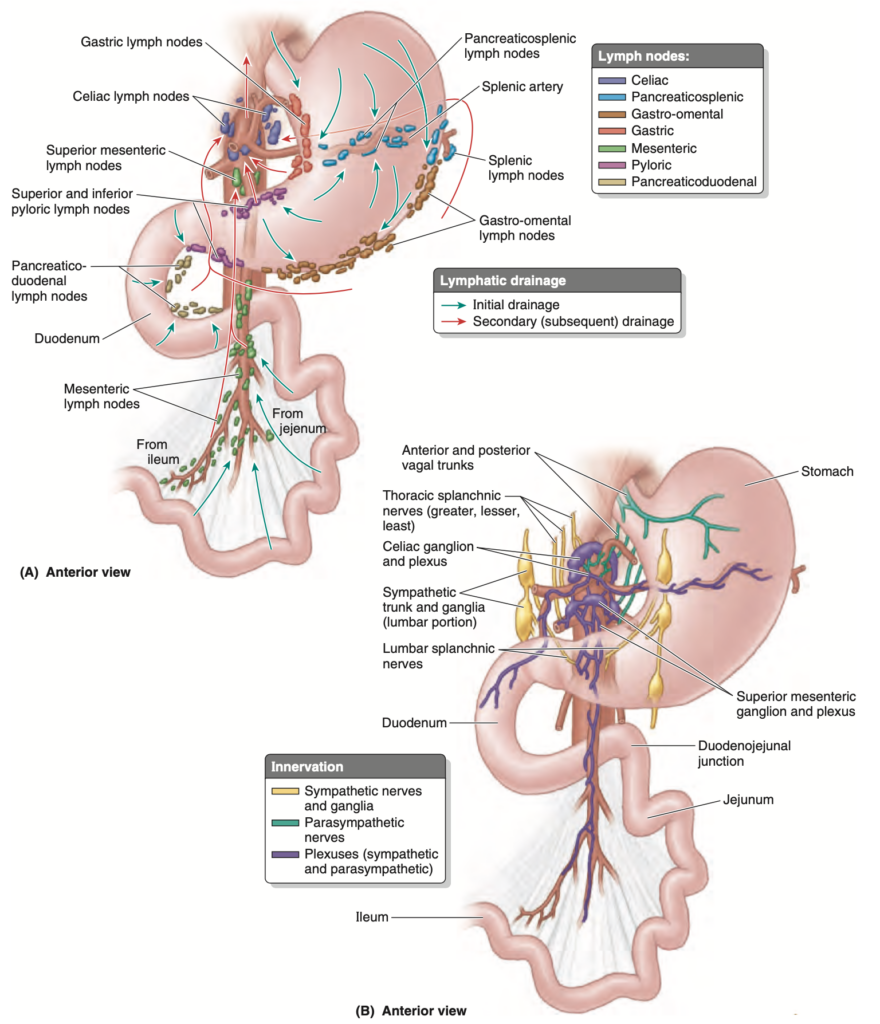
FIGURE 2.42. Lymphatic drainage and innervation of stomach and small intestine. A. The arrows indicate the direction of lymph flow to the lymph nodes. B. Innervation of the stomach is both parasympathetic, from the vagus nerves (CN X) via the esophageal plexus, and sympathetic, via the greater (abdominopelvic) splanchnic, the celiac plexus, and peri-arterial plexuses.
胃の神経支配 (Nerve Supply of the Stomach)
胃の副交感神経支配 (parasympathetic nerve supply) は、前迷走神経幹 (anterior vagal trunk) および後迷走神経幹 (posterior vagal trunk) から行われます。これらの神経は、それぞれの枝を通して腹部に入り、食道裂孔 (esophageal hiatus) を通過します。
- 前迷走神経幹 (Anterior vagal trunk): 主に左迷走神経 (left vagus nerve, CN X) から構成され、通常、単一の枝として腹部に入ります。これは食道の前面にあり、胃の小弯に向かって走行し、そこから肝臓および十二指腸への枝を出します。前迷走神経幹の残りの部分は、胃の小弯に沿って走り、前胃枝 (anterior gastric branches) を出します。
- 後迷走神経幹 (Posterior vagal trunk): 主に右迷走神経 (right vagus nerve) から構成され、食道の後面にあり、胃の小弯に向かって走行します。後迷走神経幹は、前後の胃の表面に枝を供給し、腹腔神経叢 (celiac plexus) への枝も出します。残りの後迷走神経幹は小弯に沿って走行し、後胃枝 (posterior gastric branches) を出します。
- LARP(Lt: Anterior, Rt: Posterior)
胃の交感神経支配 (sympathetic nerve supply) は、脊髄のT6からT9のセグメントから発し、腹腔神経叢を通じて大内臓神経 (greater splanchnic nerve) によって伝えられます。この神経は、胃および胃大網動脈の周囲の神経叢に分布します。(「腹部内臓の神経支配の概要」を参照してください。p.301)
小腸 (Small Intestine)
小腸 (small intestine) は、十二指腸 (duodenum)、空腸 (jejunum)、および回腸 (ileum) で構成され(図 2.43)、摂取された物質からの栄養素の吸収の主要な場所です。幽門 (pylorus) から回盲部 (ileocecal junction) まで続き、ここで回腸が盲腸 (cecum) に接合します(大腸の最初の部分)。胃の幽門部は十二指腸に内容物を排出し、このプロセスは幽門によって調整されます。
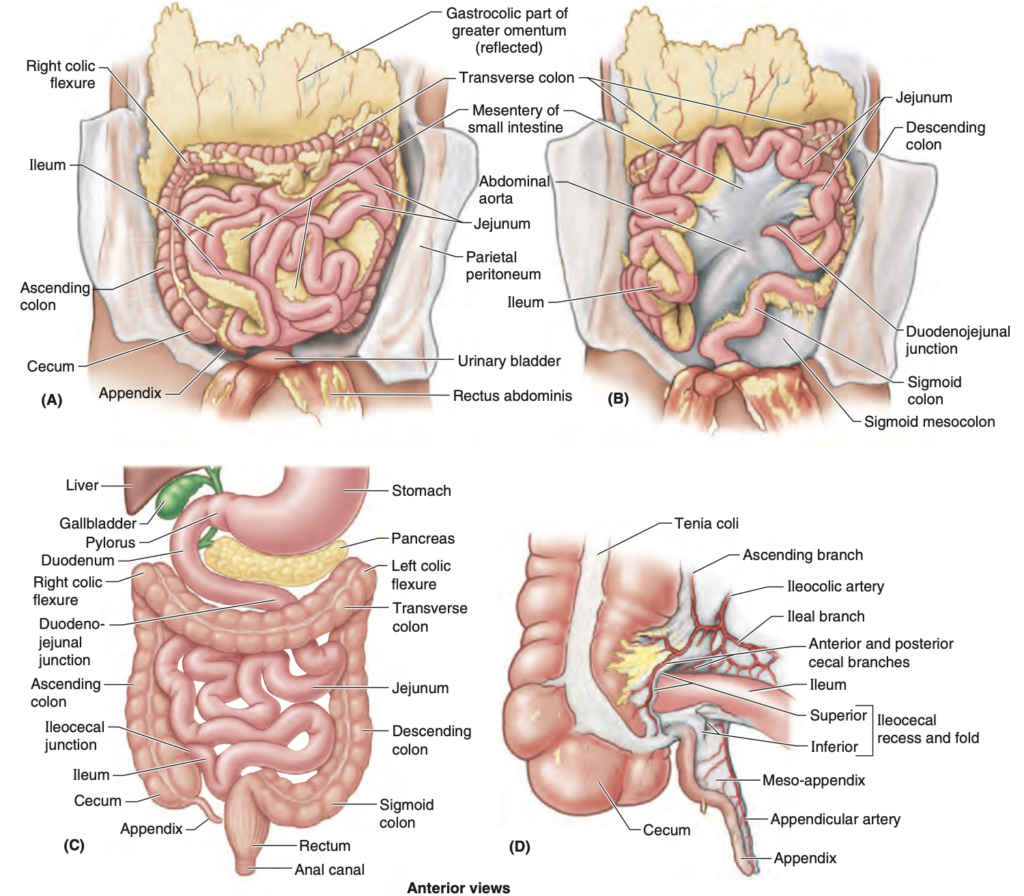
FIGURE 2.43. Small and large intestines.
A. Note the convolutions of small intestine in situ, encircled on three sides by the large intestine and revealed by elevating the greater omentum.
B. The convolutions of small intestine have been retracted superiorly to demonstrate the mesentery.
C. This orientation draw- ing of the alimentary system indicates the general position and relationships of the intestines.
D. The blood supply of the ileocecal region is shown.
十二指腸 (Duodenum)
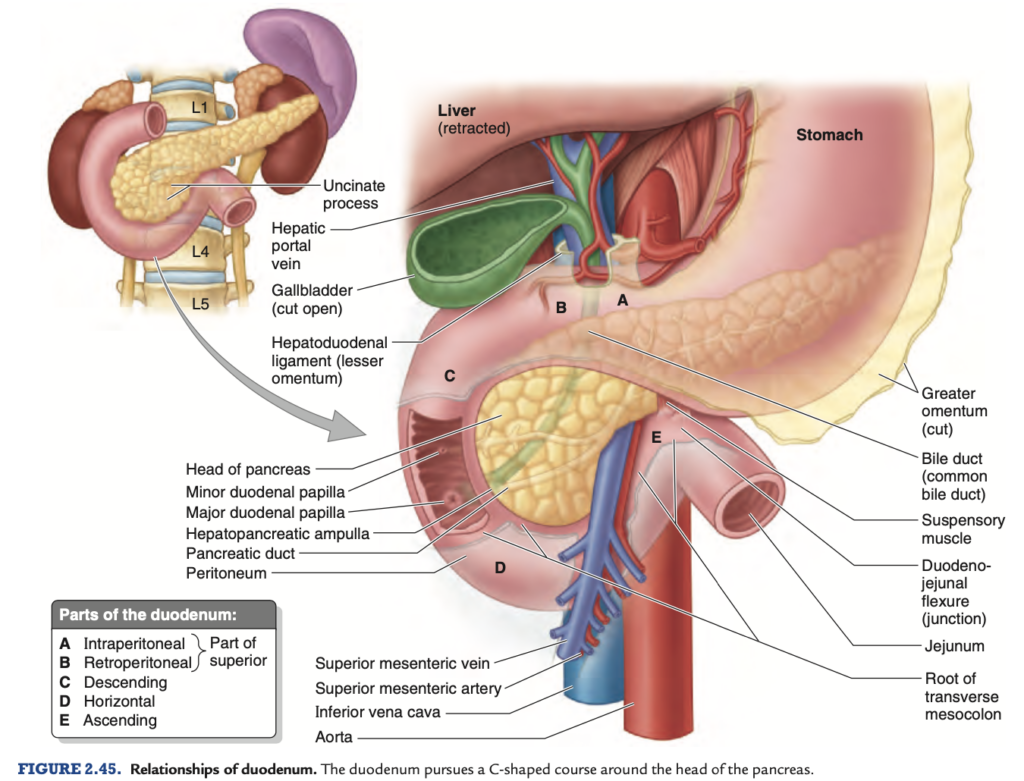
十二指腸 (duodenum) は(L.「12本の指の幅」)、小腸の最初で最短(25cm)の部分であり、最も広く、最も固定された部分です。十二指腸は膵臓 (pancreas) の頭部の周囲をC字型に曲がり(図2.43Cおよび2.44A & C)、右側の幽門 (pylorus) から始まり、左側の十二指腸空腸曲 (duodenojejunal flexure) で終わります(図2.44B & C)。この接合部はL2椎骨のレベル、正中線の左2~3cmの位置にあります。この接合部は通常急角度を取り、十二指腸空腸曲として知られています。十二指腸の大部分は後腹壁に固定され、腹膜後部 (retroperitoneal) に位置しています。十二指腸は4つの部分に分けられます(図2.44Cおよび2.45、表 2.8):
- 上部(最初の部分)(Superior (first) part): 短く(約5cm)、L1椎骨の体の前外側に位置します。
- 下行部(第二部分)(Descending (second) part): より長く(7~10cm)で、L1-L3椎骨の右側を下行します。
- 水平部(第三部分)(Horizontal (third) part): 長さ6~8cmで、L3椎骨を横切ります。
- 上行部(第四部分)(Ascending (fourth) part): 短く(約5cm)、L3椎骨の左下から上昇し、L2椎骨の上縁に達します。
十二指腸の上部の最初の2cmは、幽門に直結しており、腸間膜 (mesentery) が存在し、移動可能です。この自由な部分は、十二指腸膨大部 (ampulla, duodenal cap) と呼ばれ、X線で造影剤を使用した際、十二指腸の残りの部分とは異なる外観を示します(図2.37C & E)。上部の残りの3cmおよびその他の3つの部分は腸間膜を持たず、固定されています。なぜなら、それらは腹膜後部 (retroperitoneal) に位置しているからです。
十二指腸の上部は、幽門から上昇し、肝臓および胆嚢 (gallbladder) によって覆われています。前面は腹膜 (peritoneum) で覆われていますが、後方は膨大部を除いて腹膜がありません。近位部分には、肝十二指腸間膜 (hepatoduodenal ligament) が上部に付着し、大網 (greater omentum) が下部に付着しています(図2.26参照)。
十二指腸の下行部は、膵臓の頭部の周囲を下行します(図2.44および2.45;表2.8)。最初はIVCの右側および前方に位置します。胆管 (bile duct) および主膵管 (main pancreatic duct) は、その後側壁に入り、通常は十二指腸膵臓膨大部 (hepatopancreatic ampulla) を形成し、これは小十二指腸乳頭 (major duodenal papilla) で十二指腸内に開口します。
十二指腸の血液供給は、腹腔動脈 (celiac trunk) および上腸間膜動脈 (superior mesenteric artery) から供給されます。十二指腸の静脈は、動脈に沿って走り、肝門脈 (hepatic portal vein) に流れ込みます。
十二指腸の下行部 (descending part of the duodenum) は、膵臓の頭部の周りを下方に曲がり(図2.44および2.45;表2.8)、最初は下大静脈 (IVC) の右側および前方に位置しています。胆管 (bile duct) および主膵管 (main pancreatic duct) は、その後側壁に入り、通常は十二指腸膵臓膨大部 (hepatopancreatic ampulla) を形成し、これは十二指腸の内側後方にある小十二指腸乳頭 (major duodenal papilla) で開口します。十二指腸の下行部は完全に腹膜後部 (retroperitoneal) に位置し、その前面は一部が腹膜で覆われています。
| 十二指腸の部位 (Part of Duodenum) | 前方 (Anterior) | 後方 (Posterior) | 内側 (Medial) | 上方 (Superior) | 下方 (Inferior) | 椎骨レベル (Vertebral Level) |
|---|---|---|---|---|---|---|
| 上部 (Superior) (第1部) | 腹膜 (Peritoneum)、胆嚢 (Gallbladder)、肝臓方形葉 (Quadrate lobe of liver) | 胆管 (Bile duct)、胃十二指腸動脈 (Gastroduodenal artery)、肝門脈 (Hepatic portal vein)、下大静脈 (IVC) | 幽門 (Pylorus) | 胆嚢頚部 (Neck of gallbladder) | 膵頚部 (Neck of pancreas) | L1椎骨の前外側 (Anterolateral to L1 vertebra) |
| 下降部 (Descending) (第2部) | 横行結腸 (Transverse colon)、横行結腸間膜 (Transverse mesocolon)、小腸の襞 (Coils of small intestine) | 右腎門 (Hilum of right kidney)、腎血管 (Renal vessels)、尿管 (Ureter)、大腰筋 (Psoas major) | 膵頭部 (Head of pancreas)、膵管 (Pancreatic duct)、胆管 (Bile duct) | 十二指腸の上部 (Superior part of duodenum) | 十二指腸の下部 (Inferior part of duodenum) | L2-L3椎骨の右 (Right of L2–L3 vertebrae) |
| 水平部 (Inferior) (第3部) | 上腸間膜動脈 (SMA)、上腸間膜静脈 (SMV)、小腸の襞 (Coils of small intestine) | 右大腰筋 (Right psoas major)、下大静脈 (IVC)、大動脈 (Aorta)、右尿管 (Right ureter) | 膵頭部と膵鈎状突起 (Head and uncinate process of pancreas) | 上腸間膜血管 (Superior mesenteric vessels) | 小腸の襞 (Coils of small intestine) (回腸: Ilium) | L3椎骨の前 (Anterior to L3 vertebra) |
| 上行部 (Ascending) (第4部) | 腸間膜根部の始まり (Beginning of root of mesentery)、空腸の襞 (Coils of jejunum) | 左大腰筋 (Left psoas major)、大動脈の左縁 (Left margin of aorta) | 上腸間膜動脈・静脈 (SMA, SMV)、膵鈎状突起 (Uncinate process of pancreas) | 膵体部 (Body of pancreas) | 空腸の襞 (Coils of jejunum) | L3椎骨の左 (Left of L3 vertebra) |
注釈:
- IVC: 下大静脈 (Inferior Vena Cava)
- SMA: 上腸間膜動脈 (Superior Mesenteric Artery)
- SMV: 上腸間膜静脈 (Superior Mesenteric Vein)
十二指腸の下部 (inferior or horizontal part of the duodenum) は左方へ水平に走行し、下大静脈 (IVC)、大動脈 (aorta)、およびL3椎骨の上を通過します。この部分は上腸間膜動脈 (superior mesenteric artery) および静脈 (superior mesenteric vein) によって横断され、空腸および回腸の腸間膜の根元の位置にあります。この部分の上には膵臓の頭部および鈎状突起 (uncinate process) があり、後方には右大腰筋 (right psoas major)、大動脈 (aorta)、下大静脈 (IVC) が位置しています。下部は腹膜で覆われていますが、前面の腹膜は横行結腸 (transverse colon) の二重層の腸間膜 (mesentery) に移行します。
十二指腸の上行部 (ascending part of the duodenum) は上方へと上昇し、膵臓の体部の左側で大動脈 (aorta) に沿って走行し、空腸に続く十二指腸空腸曲 (duodenojejunal flexure) で終わります。この曲がりは、十二指腸を空腸に接続し、横隔膜の一部であるTreitz靭帯 (ligament of Treitz) によって支持されています。この靭帯は、横隔膜から出る骨格筋の筋束と、第三および第四部分の平滑筋の筋束から成り立っています。この筋肉の収縮により、十二指腸空腸曲の角度が広がり、腸内容物の移動が促進されます。
十二指腸の動脈供給 (Arteries of the Duodenum):
十二指腸への動脈は、腹腔動脈 (celiac trunk) および上腸間膜動脈 (superior mesenteric artery) から供給されます(図2.44)。腹腔動脈の分枝である胃十二指腸動脈 (gastroduodenal artery) とその枝である上膵十二指腸動脈 (superior pancreaticoduodenal artery) は、胆管が入る前の十二指腸の上部を供給します。上腸間膜動脈の分枝である下膵十二指腸動脈 (inferior pancreaticoduodenal artery) は、胆管が入った後の十二指腸の下部を供給します。上膵十二指腸動脈と下膵十二指腸動脈の吻合 (anastomosis) は、胆管の入口と十二指腸下行部および下部の接合部で行われます。
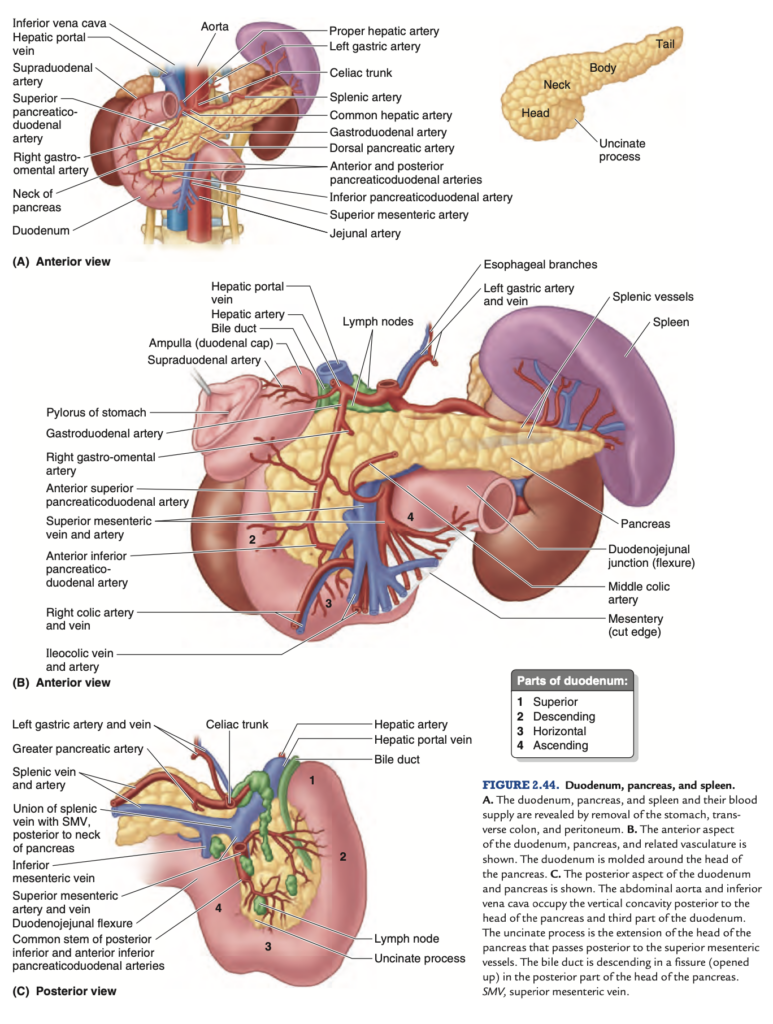
FIGURE 2.44. Duodenum, pancreas, and spleen.
A. The duodenum, pancreas, and spleen and their blood supply are revealed by removal of the stomach, trans- verse colon, and peritoneum.
B. The anterior aspect
of the duodenum, pancreas, and related vasculature is shown. The duodenum is molded around the head of
the pancreas.
C. The posterior aspect of the duodenum and pancreas is shown. The abdominal aorta and inferior vena cava occupy the vertical concavity posterior to the head of the pancreas and third part of the duodenum. The uncinate process is the extension of the head of the pancreas that passes posterior to the superior mesenteric vessels. The bile duct is descending in a fissure (opened up) in the posterior part of the head of the pancreas. SMV, superior mesenteric vein.
十二指腸の静脈 (Veins of the Duodenum):
十二指腸の静脈は動脈に沿って走行し、肝門脈 (hepatic portal vein) に排出されます。一部は直接、または上腸間膜静脈 (superior mesenteric vein) および脾静脈 (splenic vein) を介して排出されます(図2.41)。
十二指腸のリンパ管 (Lymphatic Vessels of the Duodenum):
十二指腸のリンパ管は動脈に沿って走行します。前方のリンパ管 (anterior lymphatic vessels) は、上膵十二指腸動脈 (superior pancreaticoduodenal artery) および下膵十二指腸動脈 (inferior pancreaticoduodenal artery) に沿った膵十二指腸リンパ節 (pancreaticoduodenal lymph nodes) および幽門リンパ節 (pyloric lymph nodes) に排出されます(図2.46)。後方のリンパ管 (posterior lymphatic vessels) は膵臓の頭部の後ろを通り、上腸間膜リンパ節 (superior mesenteric lymph nodes) に排出されます。十二指腸リンパ節からの輸出リンパ管は腹腔リンパ節 (celiac lymph nodes) に排出されます。
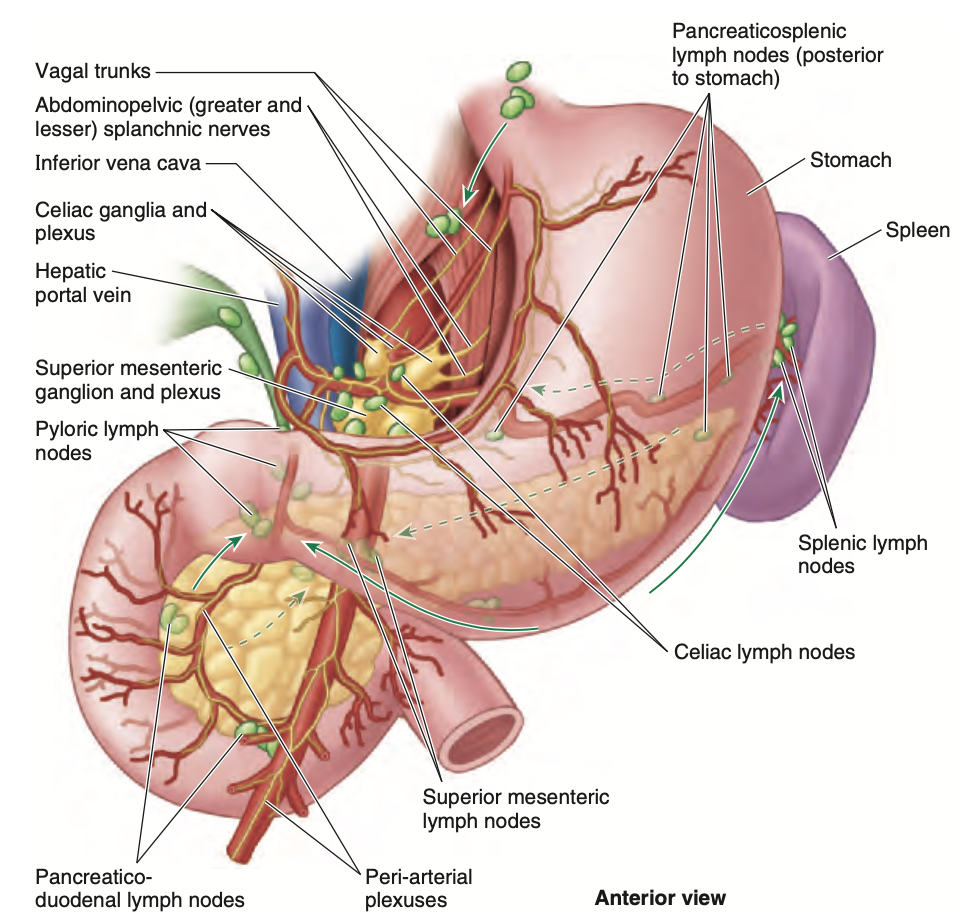
FIGURE 2.46. Lymphatic drainage and innervation of duodenum, pancreas, and spleen.
The close positional relationship of these organs results in sharing of blood vessels, lymphatic vessels, and nerve pathways, in whole or in part.
十二指腸の神経支配 (Nerves of the Duodenum):
十二指腸は、迷走神経 (vagus) と大内臓神経 (greater and lesser splanchnic nerves) からの神経支配を受け、これらの神経は腹腔および上腸間膜神経叢 (celiac and superior mesenteric plexuses) を通って伝達されます。神経は、動脈に沿って走行する動脈周囲の神経叢 (peri-arterial plexuses) によって十二指腸に伝達されます。
空腸および回腸 (Jejunum and Ileum)
小腸の第二部分である空腸 (jejunum) は、十二指腸空腸曲 (duodenojejunal flexure) から始まり、ここで消化管が腹膜内 (intraperitoneal) 経路を再開します。小腸の第三部分である回腸 (ileum) は、回盲部 (ileocecal junction) で終わり、これは終末回腸 (terminal ileum) と盲腸 (cecum) の接合部です(図2.43Cおよび2.47)。空腸と回腸を合わせた長さは6~7メートルであり、空腸は小腸の腹膜内部分の約5分の2を占め、回腸は約5分の3を占めます。
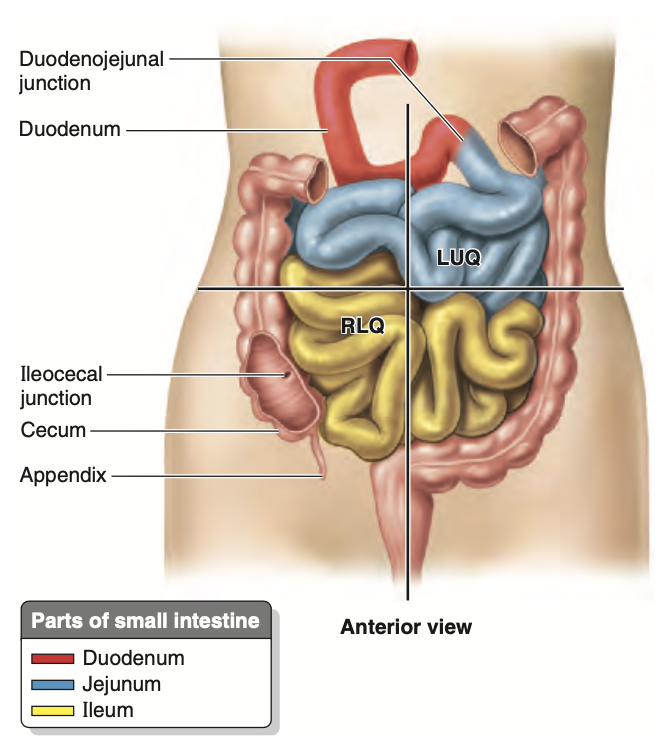
Figure 2.47. Jejunum and ileum. The jejunum begins at the duodeno- jejunal flexure and the ileum ends at the cecum. The combined term jejuno- ileum is sometimes used as an expression of the fact that there is no clear external line of demarcation between the jejunum and the ileum. LUQ, left upper quadrant; RLQ, right lower quadrant.
| 特性 (Characteristic) | 空腸 (Jejunum) (B & D) | 回腸 (Ileum) (C, E & F) |
|---|---|---|
| 色 (Color) | より赤い (Deeper red) | 薄いピンク色 (Paler pink) |
| 口径 (Caliber) | 2〜4 cm | 2〜3 cm |
| 壁 (Wall) | 厚くて重い (Thick and heavy) | 薄くて軽い (Thin and light) |
| 血管供給量 (Vascularity) | より多い (Greater) | 少ない (Less) |
| 直血管 (Vasa recta) | 長い (Long) 【B】 | 短い (Short) 【C】 |
| 動脈弓 (Arcades) | 大きなループが少数 (A few large loops) | 短いループが多数 (Many short loops) |
| 腸間膜内の脂肪量 (Fat in mesentery) | 少ない (Less) | 多い (More) |
| 輪状ひだ (Circular folds, L. plicae circulares) | 大きく、高く、密集 (Large, tall, and closely packed) 【D】 | 低く、まばら (Low and sparse) 【E】、遠位部では消失 (absent in distal part) 【F】 |
| リンパ小節 (Lymphoid nodules, Peyer patches) | 少ない (Few) | 多い (Many) 【F】 |
空腸の大部分は左上象限 (LUQ) の腹膜下区画に位置し、回腸の大部分は右下象限 (RLQ) に位置します。終末回腸は通常、骨盤内に位置し、そこから上行し、盲腸の内側面で終わります。空腸と回腸の明確な境界線は存在しませんが、外科的に重要な特徴を持っています(図2.48B–E;表2.9)。腸間膜 (mesentery) は、空腸と回腸を後腹壁に接続する扇状の腹膜のひだです(図2.43Bおよび2.48A)。腸間膜の起始部(約15cm)は、斜めに、下方に、そして右に向かっており(図2.49A)、十二指腸空腸接合部 (duodenojejunal junction) から回盲部および右仙腸関節 (right sacro-iliac joint) に延びています。腸間膜の起始部から腸の境界までの平均長さは20cmです。腸間膜の根元は、十二指腸の上昇部と下行部、大動脈 (abdominal aorta)、下大静脈 (IVC)、右尿管 (right ureter)、右大腰筋 (right psoas major)、および右精巣動静脈 (right testicular or ovarian vessels) を順次横切ります。腸間膜の二層の間には、上腸間膜動脈 (superior mesenteric artery, SMA) とリンパ節、脂肪、そして自律神経が存在します。
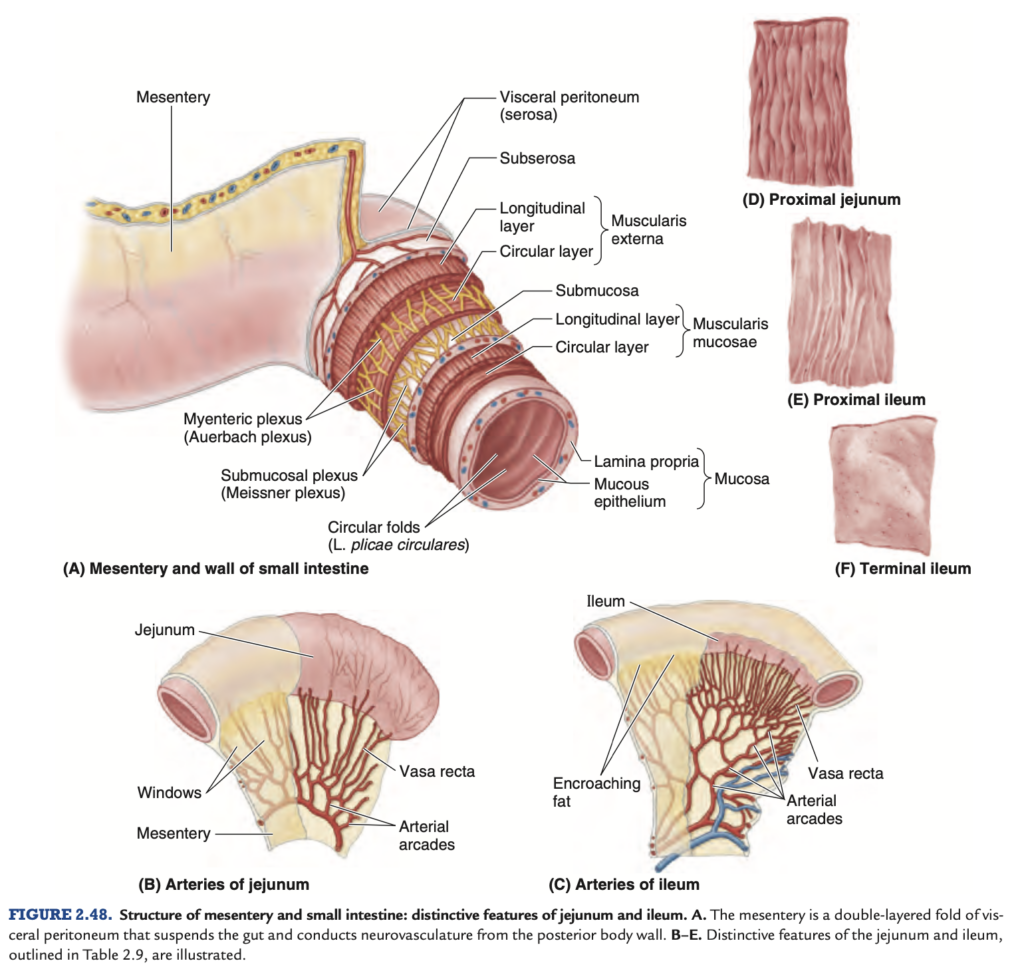
上腸間膜動脈 (SMA) は、空腸および回腸に空腸動脈 (jejunal arteries) および回腸動脈 (ileal arteries) を通じて血液を供給します(図2.49B)。SMAは通常、L1椎骨のレベルで腹大動脈から約1cm下方に発生し、腸間膜の層間を通って走行します。SMAからは空腸と回腸に15~18本の枝が出ており(図2.54および2.55参照)、動脈はアーケード状にループを形成し、これを動脈アーケード (arterial arcades) と呼びます。そして直線状の動脈(直血管, vasa recta)が分岐します(図2.48Bおよび2.49B)。
上腸間膜静脈 (Superior Mesenteric Vein, SMV) は、空腸および回腸からの静脈血を排出します(図2.49B)。SMVはSMAの前方および右側に位置し、腸間膜の根元を通って走行します。SMVは膵臓の頸部の後方で脾静脈 (splenic vein) と合流し、肝門脈 (hepatic portal vein) を形成します(図2.44C)。
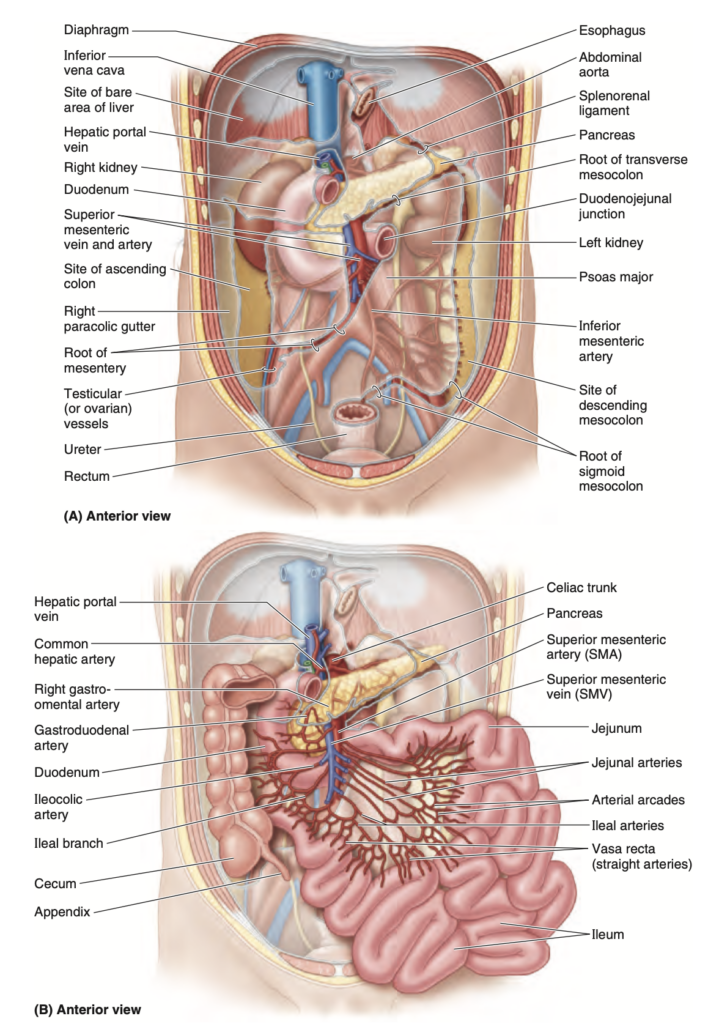
FIGURE 2.49. Arterial supply and mesenteries of intestines. A. Arterial supply of the large intestine. The transverse and sigmoid mesocolons and the mesentery of the jejunum and ileum have been cut at their roots. The ileocolic and right colic arteries on the right side and the left colic and sigmoid arteries on the left side originally coursed within mesenteries (ascending and descending mesocolons) that later fused to the posterior wall; they can be re-established surgically. B. Arterial supply and venous drainage of the small intestine. Except for the proximal duodenum, all of the intestine depicted in B is supplied by the SMA (as is most of the transverse colon, not shown). The SMV drains blood from the same portions of the intestine into the hepatic portal vein.
リンパ管 (Lymphatics)
腸絨毛 (intestinal villi) にある脂肪を吸収する特殊なリンパ管を乳び管 (lacteals) と呼びます。乳び管は、空腸および回腸の壁にあるリンパ管網に乳白色の液体を排出します。乳び管は腸間膜の層間にあるリンパ管に流れ込み、次にリンパは順次3つのリンパ節群を通過します(図2.50):
- 腸周囲リンパ節 (Juxta-intestinal lymph nodes): 腸壁近くに位置します。
- 腸間膜リンパ節 (Mesenteric lymph nodes): 動脈アーケードの間に散在しています。
- 上部中心リンパ節 (Superior central nodes): SMAの近位部分に位置しています。
腸間膜リンパ節からの輸出リンパ管は、上腸間膜リンパ節 (superior mesenteric lymph nodes) に排出されます。回腸末端からのリンパ管は、回盲動脈の回腸枝に沿って回盲リンパ節 (ileocolic lymph nodes) に排出されます。
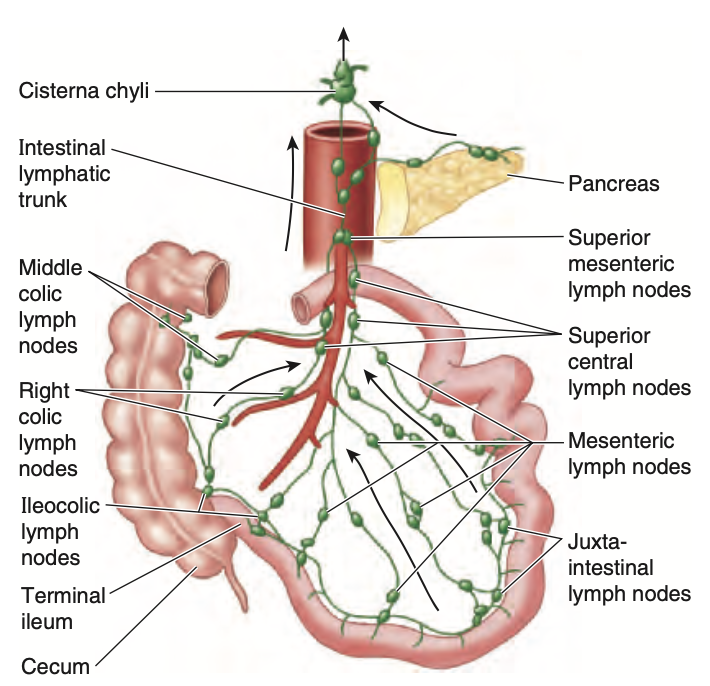
Figure 2.50. Mesenteric lymph nodes.
The superior nodes form a system in which the central nodes, at the root of the superior mesenteric artery, receive lymph from the mesenteric, ileocolic, right colic, and middle colic nodes, which in turn receive lymph from juxta-intestinal lymph nodes. The juxta-intestinal nodes adjacent to the intestines are most abundant. Fewer occur along the arteries.
神経支配 (Nerve Supply)
SMAおよびその枝は、動脈周囲の神経叢 (peri-arterial nerve plexus) に囲まれており、この神経叢を介して腸への神経支配が行われます(図2.51)。空腸および回腸への神経は、交感神経系の繊維が脊髄のT8–T10の分節から起こり、交感神経幹 (sympathetic trunks) および胸腹部の腹内臓神経 (greater, lesser, least splanchnic nerves) を介して上腸間膜神経叢 (superior mesenteric nerve plexus) に到達します。交感神経の繊維は、腹腔および上腸間膜の神経節 (celiac and superior mesenteric ganglia) の細胞体にシナプスします。副交感神経の繊維は、後迷走神経幹 (posterior vagal trunks) に由来します。副交感神経の繊維は、腸壁内の筋間神経叢 (myenteric plexus) および粘膜下神経叢 (submucosal plexus) の副交感神経ニューロンとシナプスします(「腹部内臓の神経支配の概要」も参照、p. 301)。
交感神経の刺激は腸の蠕動および分泌活動を減少させ、血管収縮作用を持ち、消化を抑制し、エネルギーを「戦うか逃げるか」の行動に利用できるようにします。一方、副交感神経の刺激は、蠕動および分泌活動を増加させ、交感神経反応後に消化プロセスを回復させます。小腸には感覚(内臓求心性, visceral afferent)繊維もあり、腸は切断や焼却などの痛み刺激には鈍感ですが、膨満感には敏感で、これが疝痛 (colic) として認識されます。
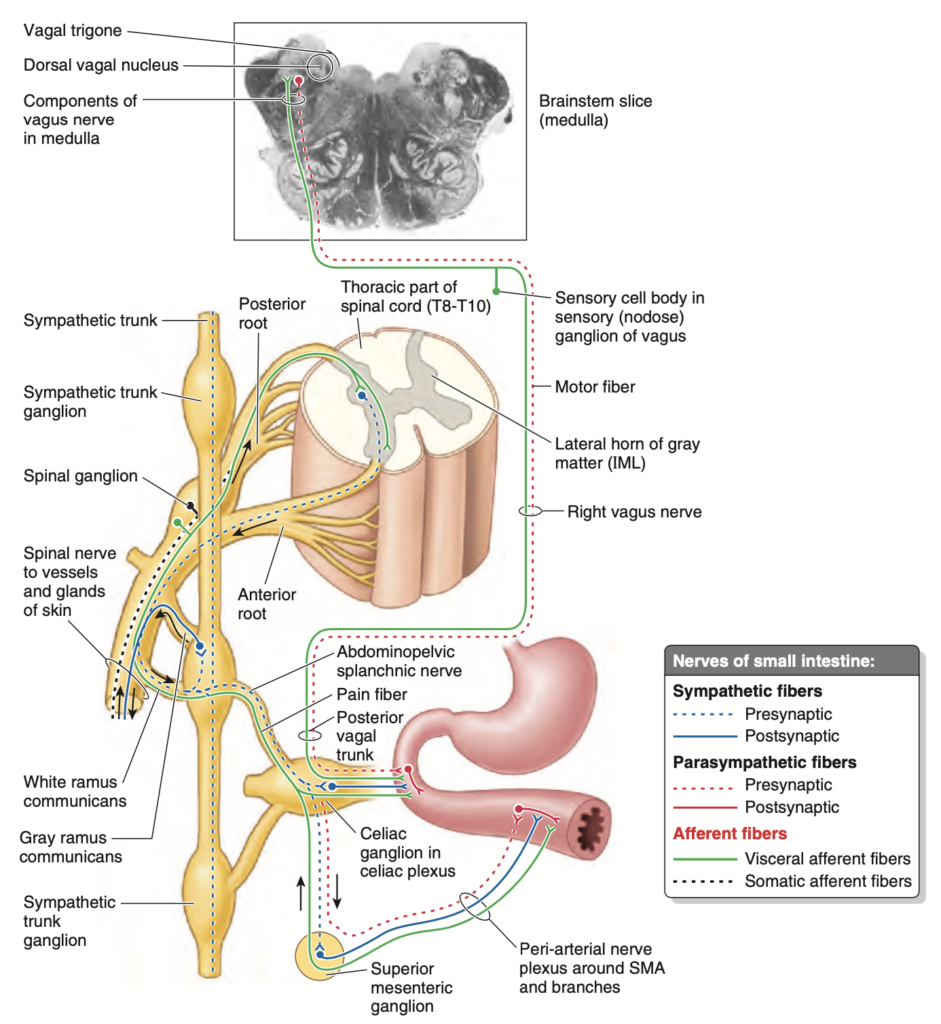
FIGURE 2.51. Innervation of small intestine. Presynaptic sympathetic nerve fibers originate in the T8 or T9 through T10 or T11 segments of the spinal cord and reach the celiac plexus through the sympathetic trunks and greater and lesser (abdominopelvic) splanchnic nerves. After synapsing in the celiac and superior mesenteric ganglia, postsynaptic nerve fibers accompany the arteries to the intestine. Afferent fibers are concerned with reflexes and pain. Presyn- aptic parasympathetic (vagus) nerves originate in the medulla (oblongata) and pass to the intestine via the posterior vagal trunk. They synapse with intrinsic postsynaptic neurons located in the intestinal wall. SMA, superior mesenteric artery.
大腸 (Large Intestine)
大腸 (large intestine) は、液状のキーム (chyme) の消化残渣から水分を吸収し、それを半固体の糞便に変えて一時的に蓄え、排便まで貯める場所です。大腸は、盲腸 (cecum)、虫垂 (appendix)、上行結腸 (ascending colon)、横行結腸 (transverse colon)、下行結腸 (descending colon)、S状結腸 (sigmoid colon)、直腸 (rectum)、および肛門管 (anal canal) で構成されています(図2.52)。大腸は以下の特徴により小腸から区別されます:
- 大網付属物 (omental appendices): 小さく脂肪を含む大網のような突起。
- 結腸ヒモ (teniae coli): 3つの明確な縦方向の筋帯:(1) 横行結腸およびS状結腸の腸間膜が付着する腸間膜ヒモ (mesocolic tenia)、(2) 大網付属物が付着する大網ヒモ (omental tenia)、および (3) 腸間膜も大網付属物も付着しない自由ヒモ (free tenia, L. t. libera)。
- ハウストラ (haustra): 結腸ヒモの間にある結腸壁の膨張。
- より大きい直径 (caliber): 大腸の内径は小腸よりもはるかに大きい。
結腸ヒモ (teniae coli) は、平滑筋の厚い縦方向の層を形成し、虫垂の基部で始まります。ここで虫垂の縦方向の筋層が3つの筋帯に分かれます。ヒモは大腸全体にわたって走行し、直腸S状結腸接合部 (rectosigmoid junction) で再び急激に広がり、連続した縦方向の筋層に戻ります。
盲腸および虫垂 (Cecum and Appendix)
盲腸 (cecum) は大腸の最初の部分であり、上行結腸 (ascending colon) と連続しています。盲腸は、長さおよそ7.5 cmの盲端の腸嚢です。盲腸は通常、右下腹部の腸骨窩 (iliac fossa) に位置し、終末回腸 (terminal ileum) と盲腸の接合部の下にあります(図2.52および2.53)。糞便やガスで膨満すると、盲腸は前外側腹壁を通して触診することができます。
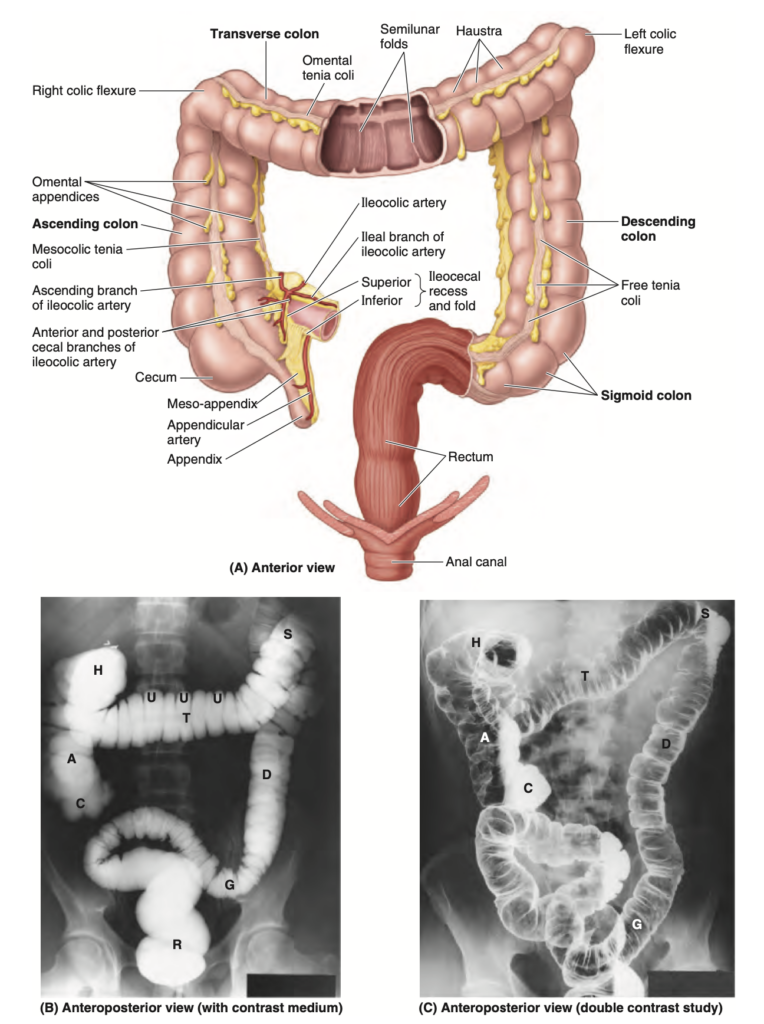
FIGURE 2.52. Terminal ileum and large intestine (including appendix).
A. Teniae, haustra, and fatty omental appendices (characteristic of the colon) are not associated with the rectum. B. To examine the colon, a barium enema has been given after the bowel is cleared of fecal material by a cleansing enema. Single contrast barium studies demonstrate the semilunar folds demarcating the haustra. C. Following the single contrast study, the patient has evacuated the barium and the colon was distended with air for this double-contrast study. The luminal surface remains coated with a thin laver of barium.
A, ascending colon; C, cecum; D, descending colon; C, sigmoid colon; H, hepatic or right colic flexure; R, rectum; S, splenic or left colic flexure; T, transverse colon; U, haustra. (B courtesy of Dr. C. S. Ho, Professor of Medical Imaging, University of Toronto, Toronto, ON, Canada; C courtesy of Dr. E. L. Lansdown, Professor of Medical Imaging, University of Toronto, Toronto, ON, Canada.)
盲腸は通常、鼠径靭帯 (inguinal ligament) から2.5 cm以内に位置します。盲腸はほぼ完全に腹膜で覆われ、自由に動かすことができます。しかし、盲腸には腸間膜がありません。盲腸はその相対的な自由度のため、腸骨窩から移動することがありますが、通常は1つ以上の盲腸ヒダ (cecal folds) によって外腹壁に結合しています(図2.53B)。
解剖学的には、回腸口 (ileal orifice) は盲腸内に斜めに入り、部分的に盲腸内に陥入しています。回腸口は上唇 (superior ileocolic lip) および下唇 (inferior ileocolic lip) によって構成され、これらの唇が側方で合わさり、回腸口の小さなヒダ (frenula of the ileal orifice) を形成します(図2.53A)。盲腸が膨らんだり収縮したりすると、唇とヒダが弛緩・収縮し、弁が閉じることで盲腸から回腸への逆流を防ぐと考えられていました。しかし、内視鏡による直接観察では、生体ではこの説は支持されていません。回腸口の周囲には十分に発達した輪状筋がないため、この弁が逆流を調整するような括約筋作用を持っている可能性は低いです。
虫垂 (Appendix)
虫垂 (vermiform appendix, L. vermis, 蠕虫のような) は、長さ6~10cmの盲端の腸憩室で、リンパ組織が集まっています。虫垂は、回盲部の下にある盲腸の後内側から発生します。虫垂には短い三角形の腸間膜である虫垂間膜 (mesoappendix) があり、終末回腸の腸間膜の後方から派生します(図2.52A)。虫垂間膜は盲腸および虫垂の近位部分に付着しています。虫垂の位置は変動することがありますが、通常は盲腸の後ろにある後盲腸位 (retrocecal) に位置します(図2.53C)。虫垂に関連する臨床的な関連性は、青いボックスで記述されています(pp. 259–260)。
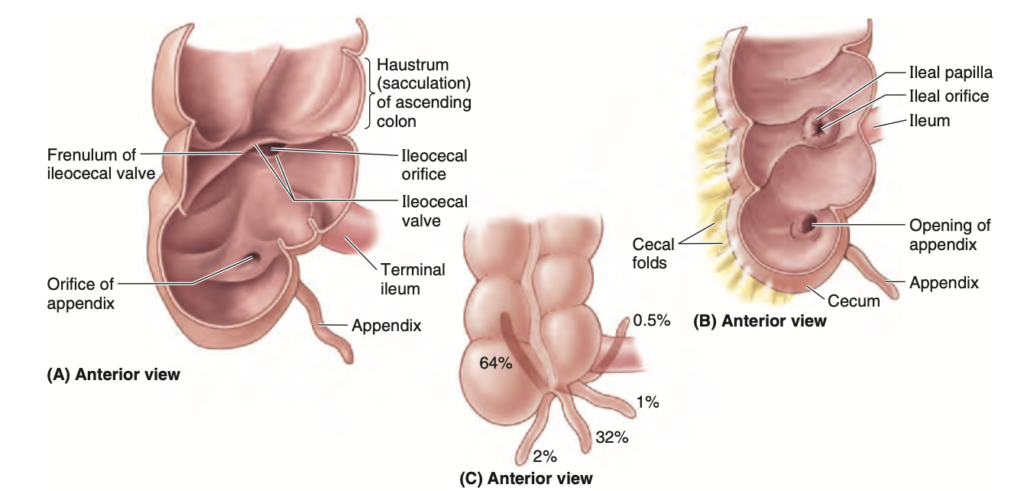
FIGURE 2.53. Terminal ileum, cecum, and appendix. A.
The cecum was filled with air until dry and then opened. Observe the ileocecal valve and ileal orifice. The frenulum is a fold (more evident in cadavers) that runs from the ileocecal valve along the wall at the junction of the cecum and ascending colon. B. The interior of the cecum showing the endoscopic (living) appearance of the ileocecal valve. C. The approximate incidences of various locations of the appendix, based on an analysis of 10,000 cases, are shown.
盲腸への動脈供給は、上腸間膜動脈 (superior mesenteric artery, SMA) の終枝である回盲動脈 (ileocolic artery) から供給されます(図2.54および2.55;表2.10)。虫垂動脈 (appendicular artery) は回盲動脈の分枝であり、虫垂に血液を供給します。盲腸および虫垂からの静脈排出は、SMV(上腸間膜静脈)の分枝である回盲静脈 (ileocolic vein) を通じて行われます(図2.56A)。
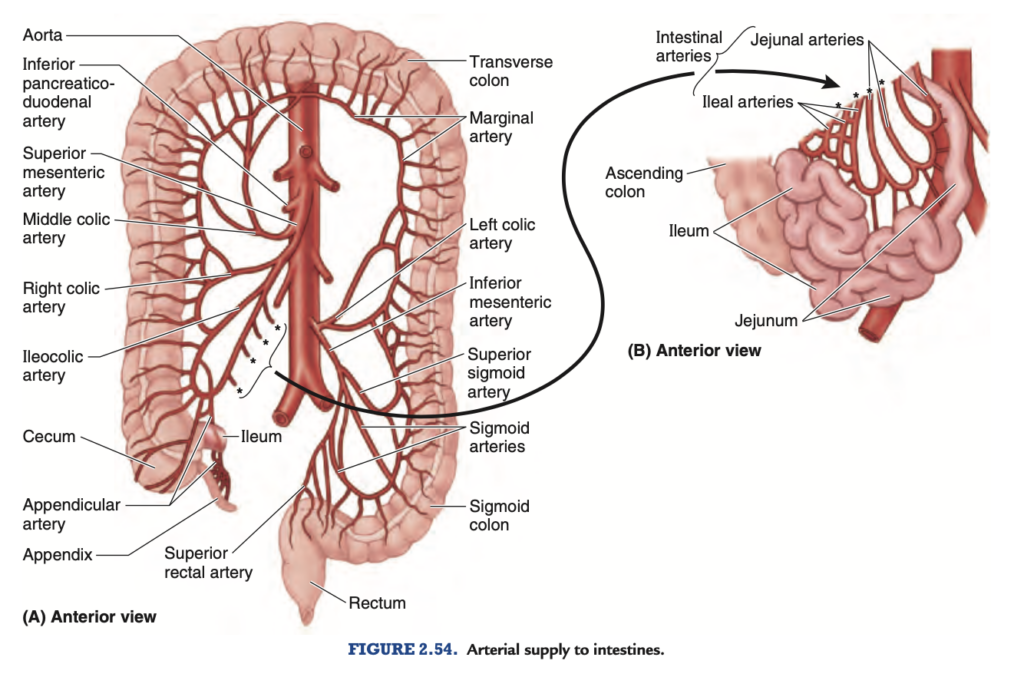
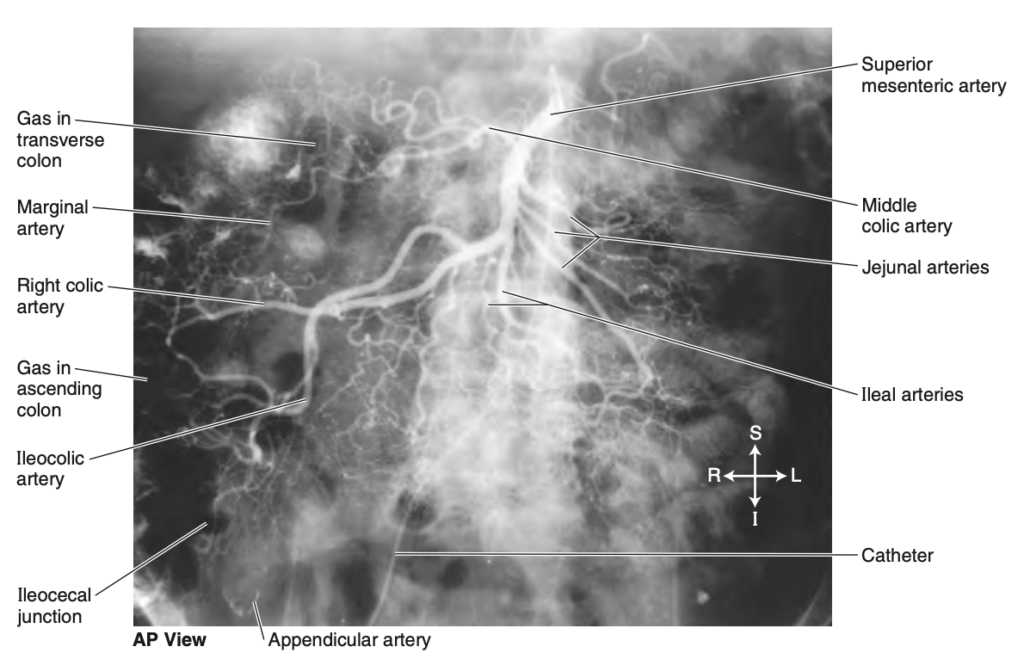
FIGURE 2.55. Superior mesenteric arteriogram.
Radiopaque dye was injected into the bloodstream by means of the catheter introduced into the femoral artery and advanced through the iliac arteries and aorta to the opening of the superior mesenteric artery. (Courtesy of Dr. E. L. Lansdown, Professor of Medi- cal Imaging, University of Toronto, Toronto, ON, Canada.)
| 動脈名 (Artery) | 起始 (Origin) | 経路 (Course) | 供給範囲 (Distribution) |
|---|---|---|---|
| 上腸間膜動脈 (Superior mesenteric artery) | 腹部大動脈 (Abdominal aorta) | 腸間膜根 (root of mesentery) を通って回盲接合部 (ileocecal junction) まで走行 | 中腸由来の消化管の一部 (Part of gastrointestinal tract derived from midgut) |
| 腸動脈 (Intestinal arteries, 空腸・回腸動脈) | 上腸間膜動脈 (Superior mesenteric artery) | 腸間膜の2層の間を通過 | 空腸 (Jejunum) と回腸 (Ileum) |
| 中結腸動脈 (Middle colic artery) | 上腸間膜動脈 (Superior mesenteric artery) | 後腹膜を上行し、横行結腸間膜 (transverse mesocolon) の層の間を通過 | 横行結腸 (Transverse colon) |
| 右結腸動脈 (Right colic artery) | 上腸間膜動脈 (Superior mesenteric artery) | 後腹膜を通り上行結腸 (ascending colon) に到達 | 上行結腸 (Ascending colon) |
| 回結腸動脈 (Ileocolic artery) | 上腸間膜動脈の終末枝 (Terminal branch of superior mesenteric artery) | 腸間膜根に沿って走行し、回腸枝と結腸枝に分岐 | 回腸 (Ileum)、盲腸 (Cecum)、上行結腸 (Ascending colon) |
| 虫垂動脈 (Appendicular artery) | 回結腸動脈 (Ileocolic artery) | 虫垂間膜 (meso-appendix) の層の間を通過 | 虫垂 (Appendix) |
| 下腸間膜動脈 (Inferior mesenteric artery) | 腹部大動脈 (Abdominal aorta) | 腹部大動脈の左側へ後腹膜を下降 | 後腸由来の消化管の一部 (Supplies part of gastrointestinal tract derived from hindgut) |
| 左結腸動脈 (Left colic artery) | 下腸間膜動脈 (Inferior mesenteric artery) | 後腹膜を通り左側に向かって下行結腸 (descending colon) へ到達 | 下行結腸 (Descending colon) |
| S状結腸動脈 (Sigmoid arteries) | 下腸間膜動脈 (Inferior mesenteric artery) | 後腹膜を通り左側に向かって下行結腸 (descending colon) へ到達 | 下行結腸およびS状結腸 (Descending and sigmoid colon) |
| 上直腸動脈 (Superior rectal artery) | 下腸間膜動脈の終末枝 (Terminal branch of inferior mesenteric artery) | 後腹膜を下降して直腸 (rectum) に到達 | 直腸の近位部 (Proximal part of rectum) |
| 中直腸動脈 (Middle rectal artery) | 内腸骨動脈 (Internal iliac artery) | 後腹膜を通り直腸 (rectum) へ到達 | 直腸の中部 (Midpart of rectum) |
| 下直腸動脈 (Inferior rectal artery) | 内陰部動脈 (Internal pudendal artery) | 坐骨肛門窩 (ischioanal fossa) を横切り直腸 (rectum) へ到達 | 直腸および肛門管の遠位部 (Distal part of rectum and anal canal) |
リンパ排出 (Lymphatic Drainage)
盲腸および虫垂のリンパ排出は、虫垂間膜にあるリンパ節および回盲動脈に沿って位置する回盲リンパ節 (ileocolic lymph nodes) に流れ込みます(図2.56B)。輸出リンパ管は上腸間膜リンパ節 (superior mesenteric lymph nodes) に通じます。
神経支配 (Nerve Supply)
盲腸および虫垂への神経支配は、上腸間膜神経叢 (superior mesenteric plexus) からの交感神経および副交感神経によって行われます(図2.56C)。交感神経繊維は脊髄の胸部下部から起こり、副交感神経繊維は迷走神経 (vagus nerve) から派生します。虫垂からの求心性神経繊維は、交感神経とともに脊髄のT10分節に至ります。
FIGURE 2.56. Veins, lymph nodes, and nerves of large intestine. A.
Venous drainage by the superior mesenteric vein and inferior mesenteric vein cor- responds to the pattern of the superior mesenteric artery and inferior mesenteric artery. B. Lymph from the large intestine flows sequentially to epicolic nodes (on the gut), paracolic nodes (along mesenteric border), intermediate colic nodes (along the colic arteries), and then to the superior or inferior mesenteric nodes and the intestinal trunks. C. Innervation of the colon occurs by means of mixed peri-aterial plexuses extending from the superior and inferior mesen- teric ganglia along the respective arteries. D. Parasympathetic fibers from S2–S4 spinal cord levels ascend independently from the inferior hypogastric (pelvic) plexuses to reach the sigmoid colon, descending colon, and distal transverse colon.
結腸 (Colon)
結腸 (colon) は4つの部分、すなわち上行結腸 (ascending colon)、横行結腸 (transverse colon)、下行結腸 (descending colon)、およびS状結腸 (sigmoid colon) に分かれ、それぞれが弧を描くように小腸を囲んでいます(図2.43Cおよび2.52)。上行結腸は小腸の右側に、横行結腸は小腸の上方および/または前方に、下行結腸は小腸の左側に、S状結腸は小腸の下方に位置しています。
上行結腸 (ascending colon) は大腸の第二部分です。盲腸 (cecum) から右葉の肝臓まで右側の腹腔を上行し、そこで右結腸曲 (right colic flexure, 肝曲, hepatic flexure) で左に曲がります。この曲は第9および第10肋骨の深部にあり、肝臓の下部に重なっています。
上行結腸は盲腸よりも細く、後腹壁の右側に沿って次次的に腹膜外に位置しています。上行結腸は通常、前方および側面が腹膜で覆われていますが、約25%の人々では短い腸間膜を持ちます。上行結腸は、大網 (greater omentum) によって前外側腹壁から隔てられています。上行結腸の外側と隣接する腹壁との間には、壁側腹膜 (parietal peritoneum) で裏打ちされた深い縦方向の溝である右結腸傍溝 (right paracolic gutter) が存在します(図2.49A参照)。
上行結腸および右結腸曲の動脈供給 は、SMA(上腸間膜動脈, superior mesenteric artery)の分枝である回盲動脈 (ileocolic artery) および右結腸動脈 (right colic artery) から供給されます(図2.54および2.55;表2.10)。これらの動脈は互いに、そして中結腸動脈 (middle colic artery) の右枝と吻合し、次に左結腸動脈 (left colic artery) とS状結腸動脈 (sigmoid artery) が続き、連続した動脈経路である辺縁動脈 (marginal artery, juxtacolic artery) を形成します。この動脈は、腸間膜側の結腸の長さに沿って走行します。
上行結腸からの静脈排出 は、SMV(上腸間膜静脈, superior mesenteric vein)の分枝である回盲静脈および右結腸静脈 (right colic vein) を通じて行われます(図2.56A)。リンパ排出は、まず上皮直下リンパ節 (epicolic lymph nodes) および結腸傍リンパ節 (paracolic lymph nodes) に入り、次に回盲リンパ節 (ileocolic lymph nodes) および中間右結腸リンパ節 (intermediate right colic lymph nodes) を経由し、最後に上腸間膜リンパ節 (superior mesenteric lymph nodes) に流れ込みます(図2.56B)。上行結腸の神経支配 は、上腸間膜神経叢 (superior mesenteric nerve plexus) に由来します(図2.56C)。
横行結腸 (transverse colon) は、大腸の第三部分であり、最も長く、最も可動性の高い部分です(図2.52)。右結腸曲 (right colic flexure) から左結腸曲 (left colic flexure) まで腹部を横断し、そこで下行結腸 (descending colon) となります。左結腸曲 (脾曲, splenic flexure) は通常、右結腸曲よりも高位にあり、より鋭角であり、可動性が低いです。左結腸曲は左腎臓の下部の前に位置し、横隔膜と横隔結腸靭帯 (phrenicocolic ligament) を介して結合しています(図2.26参照)。横行結腸とその腸間膜である横行結腸間膜 (transverse mesocolon) は、腸骨稜のレベルよりも下に垂れ下がることが多いです(図2.57B)。横行結腸間膜は大網囊 (omental bursa) の後壁と癒着しています。横行結腸間膜の根元 (root) は膵臓の下縁に沿っており、後方では壁側腹膜 (parietal peritoneum) と連続しています。自由に動くことができるため、横行結腸は通常、臍のレベル(L3椎骨の高さ)に垂れ下がります(図2.57A)。しかし、背の高い痩せた人では、横行結腸は骨盤内にまで延びることがあります(図2.57B)。
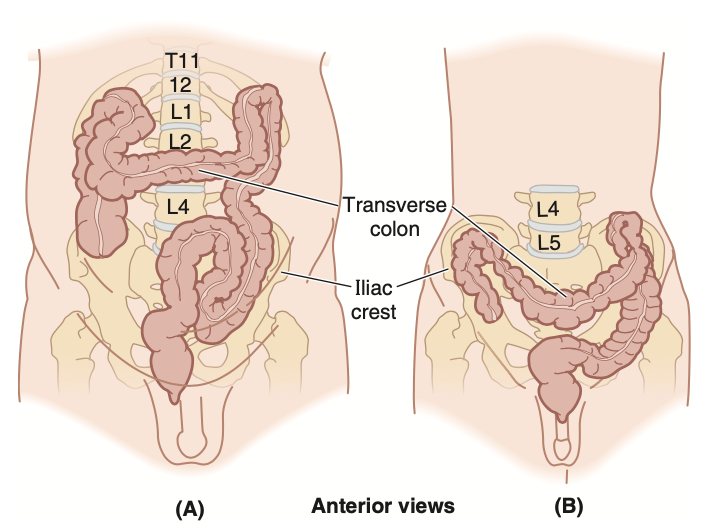
FIGURE 2.57. Effect of body type (body habitus) on disposition of the transverse colon. A.
A heavily built hyperesthenic individual with a short thorax and a long abdomen is likely to have a transverse colon that is placed high. B. Individuals with a slender asthenic physique are likely to have a transverse colon that dips down toward or into the pelvis.
横行結腸の動脈供給 は、主にSMAの分枝である中結腸動脈 (middle colic artery) から行われますが、右結腸動脈および左結腸動脈 (left colic artery) からの血液供給を吻合経路を通じて受けることもあります。これらの吻合は、辺縁動脈 (marginal artery) を構成する一連の動脈弧の一部です。
横行結腸からの静脈排出 は、SMV(上腸間膜静脈, superior mesenteric vein)を介して行われます(図2.56A)。横行結腸のリンパ排出 は中結腸リンパ節 (middle colic lymph nodes) へ流れ込み、次に上腸間膜リンパ節 (superior mesenteric lymph nodes) へ流れます(図2.56B)。
横行結腸の神経支配 は、右結腸動脈および中結腸動脈の動脈周囲神経叢 (peri-arterial plexuses) を介して、上腸間膜神経叢 (superior mesenteric nerve plexus) から供給されます(図2.56C)。これらの神経は交感神経、副交感神経(迷走神経, vagal)、および内臓求心性神経 (visceral afferent fibers) を伝達します(「腹部内臓の神経支配の概要」も参照、p. 300)。
下行結腸 (descending colon) は、左結腸曲と左腸骨窩 (left iliac fossa) の間に位置し、ここでS状結腸 (sigmoid colon) と連続しています(図2.52)。したがって、下行結腸は前面および側面が腹膜で覆われており、後腹壁に固定されています。下行結腸は腹膜後位にあるにもかかわらず、特に腸骨窩において、約33%の人々では短い腸間膜を持ちますが、通常は結腸の捻転 (volvulus) を引き起こすほど長くはありません。下行する際、結腸は左腎臓の外側縁の前方を通過します。上行結腸と同様に、下行結腸の外側には左結腸傍溝 (left paracolic gutter) が存在します(図2.49A参照)。
S状結腸 (sigmoid colon) は、そのS字形のループが特徴で、長さは可変です。S状結腸は下行結腸と直腸をつなぎます(図2.52)。S状結腸は腸骨窩から第3仙椎 (S3) の高さまで延び、そこで直腸と接続します。結腸ヒモ (teniae coli) の終端は肛門から約15cmの地点にあり、これが直腸S状結腸接合部 (rectosigmoid junction) です。
S状結腸には長い腸間膜、すなわちS状結腸間膜 (sigmoid mesocolon) があり、特にその中央部は自由に動くことができます(p. 261「S状結腸の捻転」参照)。S状結腸間膜の根元は逆V字型の付着を持ち、まず外腸骨動脈に沿って内側および上方に、次に総腸骨動脈の分岐から内側および下方に向かって仙骨の前面に付着しています。左尿管および左総腸骨動脈の分岐は、S状結腸間膜の根元の頂点の後腹膜に位置しています。S状結腸の大網付属物 (omental appendices) は長く、S状結腸間膜の終端で消失します。結腸ヒモ (teniae coli) もまた、結腸壁の縦方向の筋が直腸で完全な層を形成するにつれて消失します。
下行結腸およびS状結腸の動脈供給 は、左結腸動脈 (left colic artery) およびS状結腸動脈 (sigmoid arteries) の分枝である下腸間膜動脈 (inferior mesenteric artery, IMA) から供給されます(図2.54;表2.10)。これにより、左結腸曲 (left colic flexure) 付近で腹部の消化管の血流供給における第二の転換が生じます。すなわち、SMA(上腸間膜動脈, superior mesenteric artery)が、胚の中腸 (midgut) に由来する部分に近位(口側, orad)で血液を供給し、IMA(下腸間膜動脈, inferior mesenteric artery)が、胚の後腸 (hindgut) に由来する部分に遠位(肛門側, aborad)で血液を供給します。S状結腸動脈は左方へ斜めに下降し、上行枝と下行枝に分岐します。最上部のS状結腸動脈の上行枝は、左結腸動脈の下行枝と吻合し、辺縁動脈 (marginal artery) の一部を形成します。下行結腸およびS状結腸の静脈排出 は、通常は脾静脈 (splenic vein) を経由して肝門静脈 (hepatic portal vein) へ流入する下腸間膜静脈 (inferior mesenteric vein) によって行われます(図2.56Aおよび2.75B参照)。
下行結腸およびS状結腸からのリンパ排出 は、上皮直下リンパ節 (epicolic lymph nodes) および結腸傍リンパ節 (paracolic lymph nodes) から、次に左結腸動脈に沿った中間結腸リンパ節 (intermediate colic lymph nodes) を経て行われます(図2.56B)。これらのリンパ節からのリンパは、下腸間膜リンパ節 (inferior mesenteric lymph nodes) へ流入し、IMA(下腸間膜動脈)周囲に存在します。しかし、左結腸曲からのリンパは、上腸間膜リンパ節 (superior mesenteric lymph nodes) へも排出されることがあります。
左結腸曲より口側 (orad) では、交感神経および副交感神経の線維が共に腹大動脈神経叢 (abdominal aortic plexus) から動脈周囲神経叢 (peri-arterial plexus) を通じて消化管の腹部部分に到達しますが、左結腸曲より肛門側 (aborad) では、それらは別々の経路を辿ります。
下行結腸およびS状結腸の交感神経支配 は、腰部交感神経幹 (lumbar part of the sympathetic trunk) を介し、腰 (腹腔内) 腹神経 (lumbar abdominopelvic splanchnic nerves)、上腸間膜神経叢 (superior mesenteric plexus)、および下腸間膜動脈 (IMA) およびその分枝に続く動脈周囲神経叢 (peri-arterial plexus) によって行われます。
下行結腸およびS状結腸の副交感神経支配 は、骨盤内臓神経 (pelvic splanchnic nerves) から下腹神経叢 (inferior hypogastric plexus) および神経を経由し、この部分の消化管への動脈供給とは無関係に後腹膜を遡行します(図2.56D参照)。S状結腸の中央より口側では、痛覚を伝達する内臓求心性線維 (visceral afferent fibers) は、交感神経線維と共に逆行して胸腰椎の脊髄感覚神経節 (thoracolumbar spinal sensory ganglia) に向かい、反射情報を伝える内臓求心性線維は副交感神経線維と共に迷走神経感覚神経節 (vagal sensory ganglia) に到達します。S状結腸の中央より肛門側では、すべての内臓求心性線維は副交感神経線維と共にS2–S4脊髄神経の感覚神経節 (sensory ganglia) に逆行します(「腹部内臓の神経支配の概要」も参照、p. 300)。
直腸 (Rectum) は、大腸の固定された部分で、主に後腹膜 (retroperitoneal) および腹膜下 (subperitoneal) に位置する末端部分です。直腸は、S3椎体の高さでS状結腸 (sigmoid colon) と連続しています。この接合部は、S状結腸の腸間膜の下端に位置しています(図2.52)。直腸は、下方で肛門管 (anal canal) と連続しています。これら大腸の部分については、第3章の骨盤に関連して説明されています。
食道静脈瘤 (Esophageal Varices) 下部食道の粘膜下静脈は、門脈系および体循環系の両方に排出されるため、門体循環吻合 (portosystemic anastomosis) を構成します。門脈圧亢進症 (portal hypertension, 異常に高まった門脈系の血圧) が発生すると、血液は肝門脈 (hepatic portal vein) を通って肝臓に流れることができなくなり、食道の枝における血流が逆転します。この大量の血液は粘膜下静脈を著しく拡張させ、食道静脈瘤 (esophageal varices) を形成します(図B2.7)。これらの拡張した側副血管は破裂し、生命を脅かす激しい出血を引き起こすことがあり、外科的に制御するのが難しい場合があります。食道静脈瘤は、肝硬変 (肝臓の線維性瘢痕) を発症した人、特にアルコール性肝硬変の人によく見られます(「肝硬変」については、p.285の青枠を参照)。

胸やけ (Pyrosis) 胸やけ (Pyrosis) は、最も一般的な食道不快感または胸骨後部の痛みです。この腹部食道の灼熱感は、通常、少量の食物や胃液が下部食道に逆流すること(胃食道逆流症、GERD)によって引き起こされます。胸やけ は、食道裂孔ヘルニア (hiatal hernia) にも関連していることがあります(「食道裂孔ヘルニア」を参照)。その一般的な名称「heartburn(心の痛み)」が示すように、胸やけ はしばしば「胸部」の感覚として認識されます(腹部の感覚とは対照的に)。
胃の変位 (Displacement of Stomach) 膵臓の仮性嚢胞や膵臓膿瘍が大網嚢 (omental bursa) にあると、胃が前方に押し出されることがあります。この変位は、胃の側面X線画像やCTなどの他の診断画像で通常確認されます。膵炎 (膵臓の炎症) の後、胃の後壁は膵臓を覆う大網嚢の後壁の一部に癒着することがあります。これは、胃の後壁と膵臓との密接な関係によって生じます。
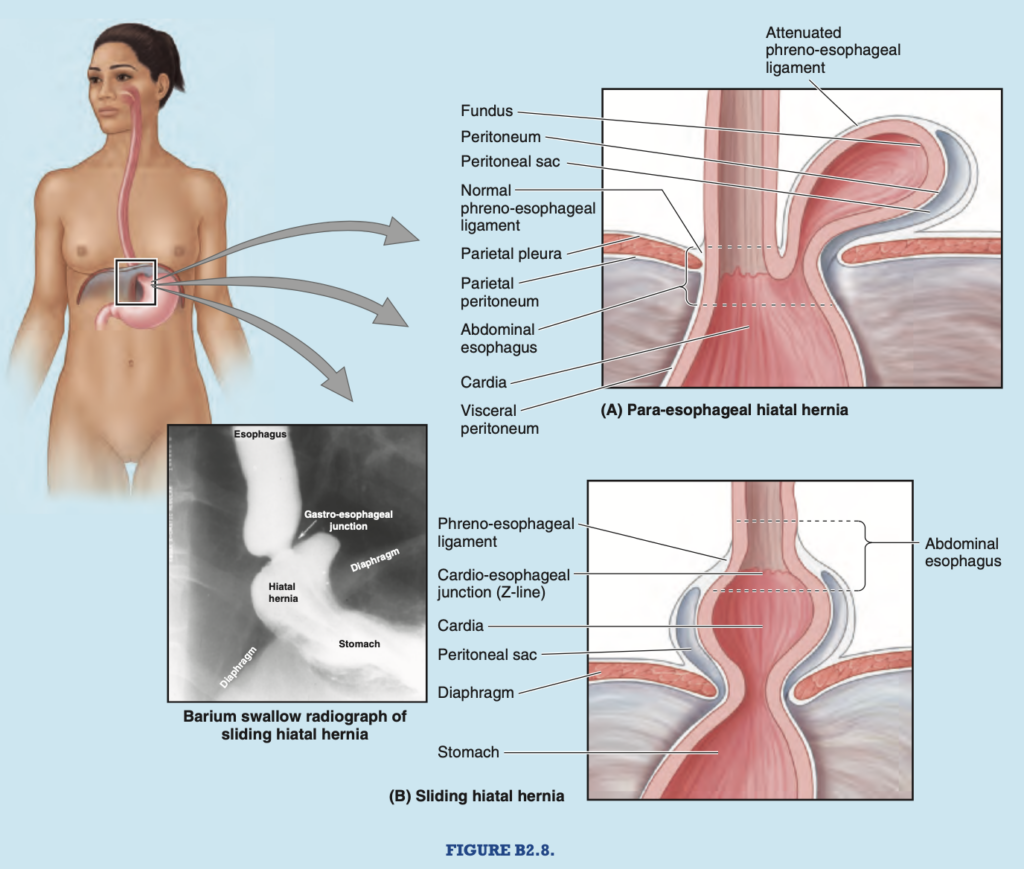
食道裂孔ヘルニア (Hiatal Hernia) 食道裂孔ヘルニアは、胃の一部が横隔膜の食道裂孔 (esophageal hiatus) を通じて縦隔に突出する状態です。ヘルニアは中年以降の人に最も頻繁に発生し、横隔膜の筋肉部分の弱体化と食道裂孔の拡大が原因である可能性があります。臨床的にはいくつかのタイプの食道裂孔ヘルニアがありますが、主に2つのタイプが存在します。食道傍ヘルニア (paraesophageal hiatal hernia) と 滑脱型食道裂孔ヘルニア (sliding hiatal hernia) です(Skandalakisら, 1996)。
幽門痙攣 (Pylorospasm) 幽門痙攣 (Pylorospasm) は、通常生後2〜12週間の乳児に見られる幽門の痙攣性収縮です。これは、幽門管を囲む平滑筋繊維が通常通り弛緩しないことが特徴です。その結果、食物は胃から十二指腸へ容易に通過せず、胃が過度に膨満し、不快感や嘔吐を引き起こすことが一般的です。
先天性肥厚性幽門狭窄症 (Congenital Hypertrophic Pyloric Stenosis) 先天性肥厚性幽門狭窄症 (Congenital Hypertrophic Pyloric Stenosis) は、幽門の平滑筋が著しく肥厚 (hypertrophy) する状態で、男性乳児の約150人に1人、女性乳児の約750人に1人の割合で影響を与えます(Moore, Persaud, and Torchia, 2012)。通常、胃の蠕動運動は、幽門管と幽門口を通ってキロミクロンを小腸に押し出しますが、幽門狭窄症の新生児では、幽門が過度に成長して硬くなり、幽門管が狭くなります。これにより、胃内容物の排出が妨げられ、胃が二次的に拡張することがあります。
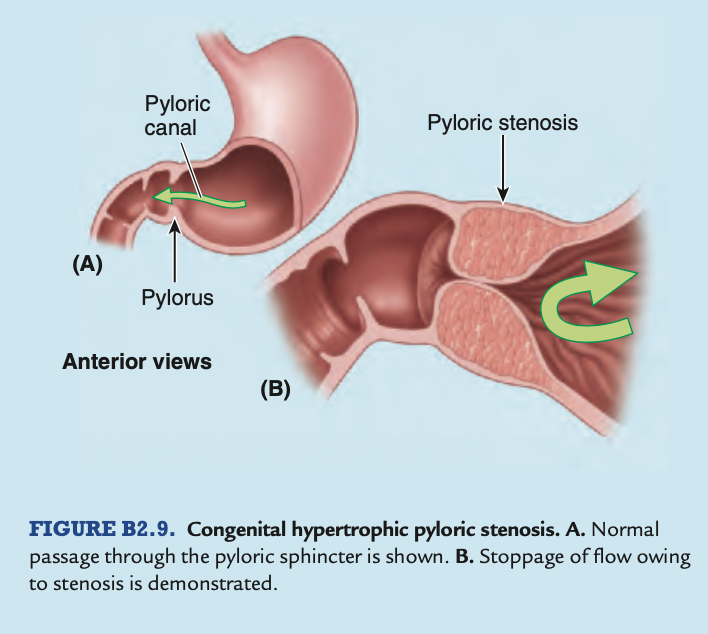
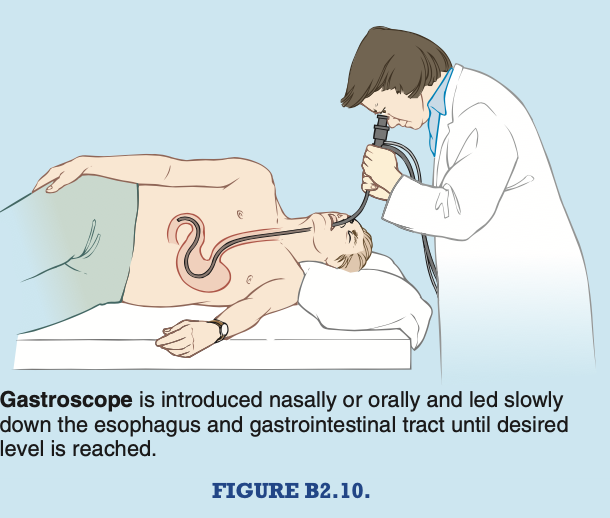
胃の癌 (Carcinoma of Stomach) 胃の体部または幽門部に悪性腫瘍が存在する場合、腫瘤が触知されることがあります。内視鏡を使用して、医師は空気で膨らませた胃の粘膜を観察し、胃病変を確認し、生検を行うことができます(図B2.10)。胃の広範なリンパ排液とすべてのリンパ節を切除することができないため、外科的な問題が発生します。脾臓の血管に沿ったリンパ節は、脾臓、胃脾靭帯、および脾腎靭帯を切除することで切除できますが、大網動脈に沿ったリンパ節の切除はより困難です。
胃切除術とリンパ節切除 (Gastrectomy and Lymph Node Resection)
全胃切除 (total gastrectomy, 胃の全摘出) はまれですが、部分的な胃切除 (partial gastrectomy) は、胃に癌が存在する部分を除去するために行われることがあります。胃を供給する動脈の吻合 (anastomoses) によって、残存する胃部分への血液供給が十分に保たれるため、手術中に1本以上の動脈が結紮 (ligated) されても血液供給が著しく影響を受けることはありません。たとえば、幽門部 (pyloric antrum) を切除する際には、右胃大網動脈 (right gastro-omental artery) に沿って大網 (omentum) を切開し、この動脈の枝すべてを結紮する必要があります。しかし、大網の枝は左胃大網動脈 (left gastro-omental artery) の吻合により血液供給を維持するため、壊死することはありません。癌を除去するための部分的な胃切除は、通常、関連する領域のリンパ節の切除も必要です。胃癌が進行すると、悪性細胞はリンパを介して播種し、胃からのリンパが集まる腹腔リンパ節 (celiac lymph nodes) が浸潤されることがあります。
胃潰瘍、消化性潰瘍、ヘリコバクター・ピロリ菌、および迷走神経切断術 (Gastric Ulcers, Peptic Ulcers, Helicobacter pylori, and Vagotomy)
胃潰瘍 (gastric ulcers) は胃粘膜の開放病変 (open lesions) であり、消化性潰瘍 (peptic ulcers) は幽門管または十二指腸の粘膜にできる病変です。胃と十二指腸の大部分の潰瘍は、特定の細菌、ヘリコバクター・ピロリ (Helicobacter pylori, H. pylori) に感染していることに関連しています。慢性的な重度の不安を抱えている人々は、消化性潰瘍の発症リスクが高くなります。これらの人々は、食間における胃酸分泌率が著しく高いことが多く、その結果、十二指腸によって生成される重炭酸イオンが酸を中和する効果が減少し、粘膜の保護機能が弱まり、H. pylori によって侵されやすくなります。この細菌は胃の保護粘膜を侵食し、胃酸や胃が生成する消化酵素 (ペプシン) に対して粘膜が脆弱になります。
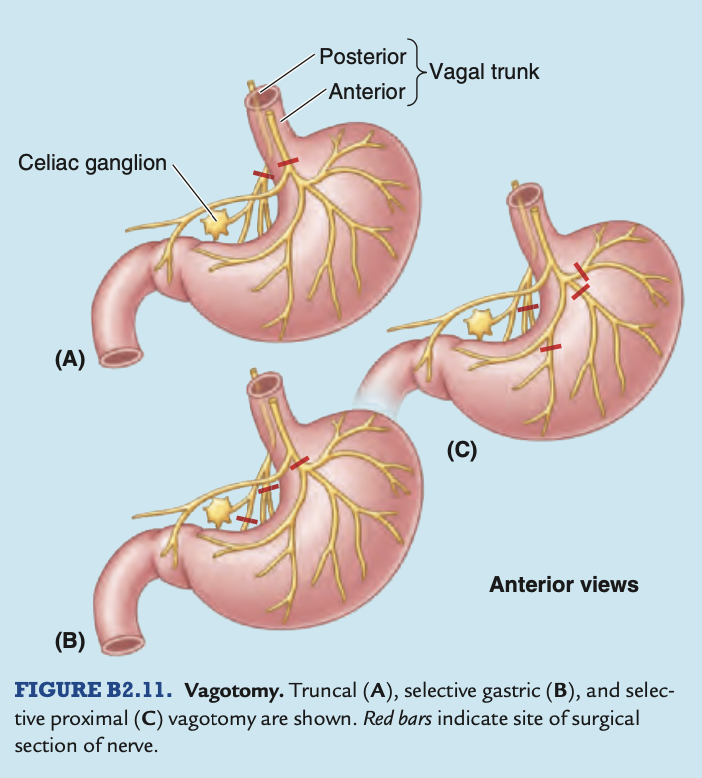
潰瘍が胃動脈にまで達すると、生命を脅かす出血を引き起こすことがあります。胃酸分泌は主に胃の壁細胞 (parietal cells) によって制御されており、その制御は迷走神経 (vagus nerves) によって行われています。そのため、再発性の潰瘍に対しては、酸の分泌を減少させるために迷走神経切断術 (vagotomy, 迷走神経の切除) が行われることがあります。また、迷走神経切断術は、潰瘍部の切除 (幽門切除術, antrectomy) と共に実施されることもあります。幹迷走神経切断術 (truncal vagotomy) は、他の腹部臓器への神経支配が犠牲になるため、現在はほとんど行われません (図B2.11A)。代わりに、選択的胃迷走神経切断術 (selective gastric vagotomy) では、胃の迷走神経を切断し、幽門、肝臓、胆道、腸、および腹腔神経叢への枝は保持されます (図B2.11B)。さらに細分化した方法として、選択的近位迷走神経切断術 (selective proximal vagotomy) では、胃の壁細胞が存在する領域のみを選択的に切断し、他の胃の機能 (迷走神経による運動機能) は保持されます (図B2.11C)。
後方胃潰瘍 (Posterior Gastric Ulcer)
後方に位置する胃潰瘍は、胃壁を通過して膵臓に侵入し、背中への関連痛を引き起こすことがあります。このような場合、脾動脈 (splenic artery) の侵食により、腹腔内で重篤な出血が発生する可能性があります。胃からの痛みの信号は、交感神経に伴って伝達される内臓求心性神経繊維によって運ばれます。再発性の消化性潰瘍の痛みは、完全な迷走神経切除術後でも持続することがありますが、両側交感神経切除術を受けた患者では、穿孔性消化性潰瘍があっても痛みを感じないことがあります。
内臓の関連痛 (Visceral Referred Pain)
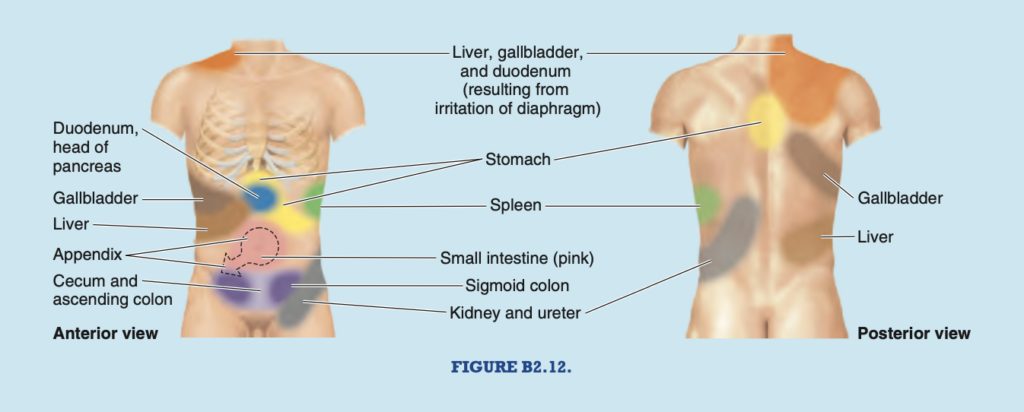
痛みは、実際の組織損傷または潜在的な組織損傷に関連する不快な感覚であり、特定の神経繊維を介して脳に伝達され、その意識的な評価が変わる可能性があります。胃などの臓器から発生する痛みは、鈍痛から激痛までさまざまですが、痛みの位置が不明確な場合が多いです。痛みは、関与する臓器からの内臓求心性繊維を受け取る皮膚領域(デルマトーム)に放散します。たとえば、胃潰瘍から生じる内臓の関連痛は、胃がT7およびT8の脊髄感覚神経節と脊髄分節に大内臓神経 (greater splanchnic nerve) を介して痛みの求心性繊維を供給されているため、上腹部 (epigastric region) に放散します (図B2.12)。脳は、この痛みを上腹部の皮膚に生じているかのように解釈します。これは、上腹部も同じ感覚神経節と脊髄分節から供給されているためです。
小腸および大腸 (SMALL AND LARGE INTESTINE)
十二指腸潰瘍 (Duodenal Ulcers)
十二指腸潰瘍(消化性潰瘍)は、十二指腸粘膜の炎症性の侵食です。十二指腸潰瘍のほとんど(65%)は、幽門から3 cm以内の十二指腸の上部後壁に発生します。まれに、潰瘍が十二指腸壁を貫通し、内容物が腹腔内に入り、腹膜炎 (peritonitis) を引き起こします。十二指腸の上部は肝臓、胆嚢、膵臓に近接しているため、これらの構造が炎症を起こした十二指腸に癒着する可能性があります。病変が進行すると、周囲の組織を侵食し、これらの臓器が潰瘍化することもあります。十二指腸潰瘍による出血はよく見られますが、十二指腸上部の後方に位置する胃十二指腸動脈 (gastroduodenal artery) が潰瘍によって侵食されると、腹腔内で重篤な出血が発生し、腹膜炎を引き起こすことがあります。
腸間膜の発達変化 (Developmental Changes in Mesoduodenum)
胎児期初期には、十二指腸全体が腸間膜を持っていますが、大部分は横行結腸 (transverse colon) からの圧力により後腹壁に癒着します。十二指腸と密接に関連する膵臓は、外科手術中に後腹膜臓器から安全に切り離して操作することができます。これにより、腎臓や尿管への血液供給を損なうことなく手術を行うことが可能です。
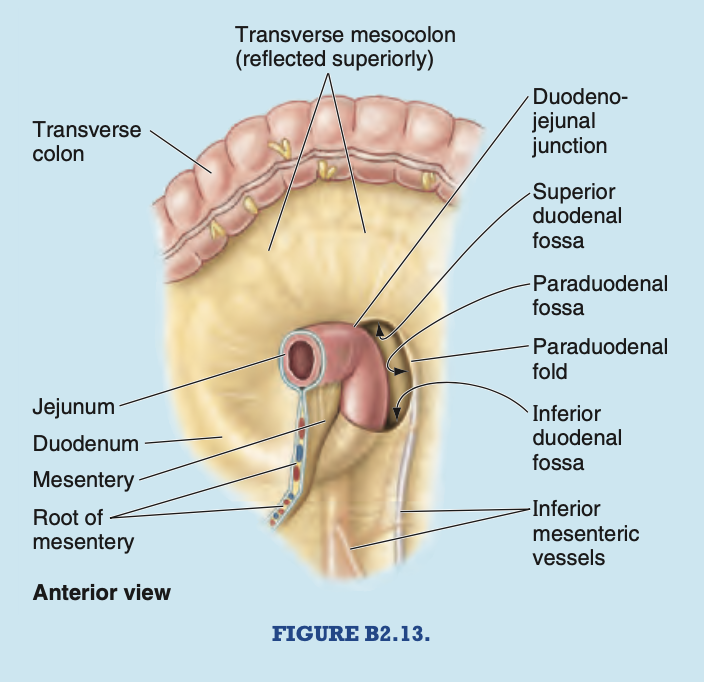
十二指腸傍ヘルニア (Paraduodenal Hernias)
十二指腸空腸曲 (duodenojejunal flexure) の周りには、2〜3つの不定形のひだや窩 (recesses) があります(図B2.13)。十二指腸傍ひだ (paraduodenal fold) と窩は大きく、十二指腸の上行部の左側に位置します。この窩に腸のループが入ると、絞扼される可能性があります。十二指腸傍ヘルニアを修復する際は、下腸間膜動脈 (inferior mesenteric artery) の分枝を損傷しないように注意する必要があります。
中腸の回転に関する発生学的な短い説明 (Brief Review of Embryological Rotation of Midgut)
中腸の回転を理解することは、成体の腸の配置を明確にします。原始的な腸管は前腸 (foregut)、中腸 (midgut)、後腸 (hindgut) で構成されます。前腸由来の臓器(食道、胃、膵臓、十二指腸、肝臓、胆管)から生じる痛みは、上腹部 (epigastric region) に局在します。中腸由来の臓器(胆管より遠位の小腸、盲腸、虫垂、上行結腸、および横行結腸の大部分)からの痛みは、臍周囲領域 (peri-umbilical region) に局在します。後腸由来の臓器(横行結腸の遠位部分、下行結腸、S状結腸、直腸)からの痛みは、下腹部 (hypogastric region) に局在します(表2.1参照)。
4週間の間、中腸は急速に成長し、SMA(上腸間膜動脈, superior mesenteric artery)によって供給される腸管は臍帯の近位部分に一時的に脱出します(図B2.14A)。この間、中腸は卵黄嚢 (yolk sac) に繋がった卵黄腸管 (omphalo-enteric duct, yolk stalk) によって臍帯に接続しています。腸管が腹腔に戻る際、中腸はSMAを軸に270°回転します(図B2.14B & C)。肝臓や腎臓の相対的な大きさが減少するとともに、中腸は腹腔内に戻り、腸の各部分が最終的な位置に達すると腸間膜の付着が変化します(図B2.14D & E)。一部の腸間膜は短縮し、他のものは消失します(たとえば、十二指腸の腸間膜のほとんど)。中腸の回転異常は、腸の捻転 (volvulus, twisting) などの先天的な異常を引き起こします(Moore et al., 2012)。

小腸の操作 (Navigating Small Intestine)
手術で小腸の一部が創傷を通じて外に出される場合、腸ループの近位端(口側, orad)および遠位端(肛門側, aborad)を識別することは難しい場合があります。腸を特定の方向に追跡しようとする場合(例:回腸を回盲部まで追跡しようとする場合)、どちらがどの端かを確認することが重要です。正常な蠕動運動がないと、方向がわからないことがあります。そのため、腸および腸間膜の両側に手を置き、腸間膜の根元(後腹壁への付着部)を指でたどり、必要に応じて腸のループをほどきます。腸間膜と腸を根元に沿ってまっすぐにすると、頭側の端が口側 (orad) で、尾側の端が肛門側 (aborad) となります。
腸の虚血 (Ischemia of Intestine)
動脈直血管 (vasa recta) が血栓 (embolus) などによって閉塞すると、その部分の腸に虚血 (ischemia) が発生します。虚血が重度の場合、その部分の腸組織が壊死 (necrosis) し、麻痺性腸閉塞 (paralytic ileus) が発生します。麻痺性腸閉塞 (ileus) は、激しい疝痛 (colicky pain) とともに、腹部の膨満、嘔吐、発熱、脱水などを伴うことが多いです。早期に診断されると(例:上腸間膜動脈造影 (superior mesenteric arteriogram) による診断)、閉塞した血管部分を外科的に除去することができます。
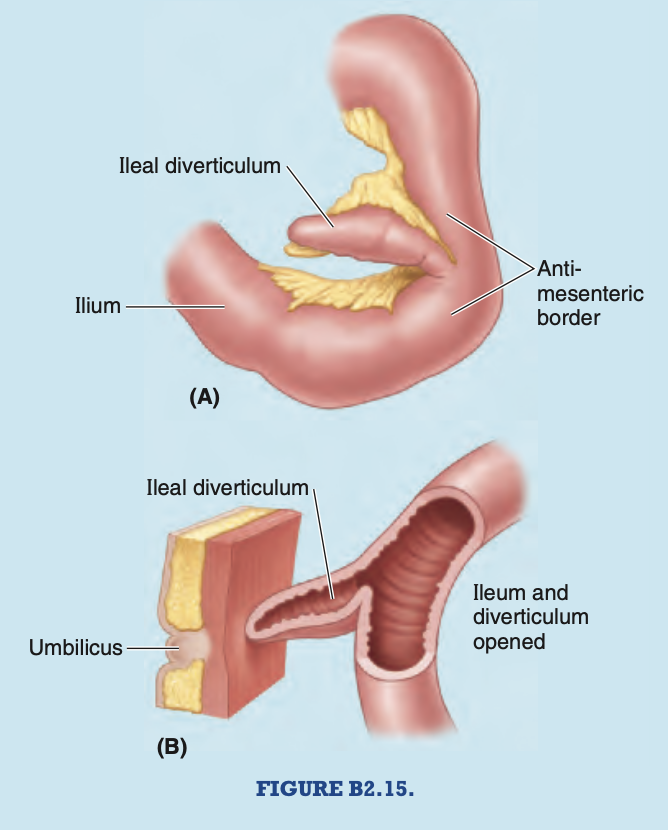
回腸憩室 (Ileal Diverticulum)
回腸憩室 (Ileal Diverticulum) またはメッケル憩室 (Meckel Diverticulum) は、人口の1〜2%に発生する先天性異常です。これは胚発生期の卵黄腸管 (omphaloenteric duct) の近位部分の遺残であり、通常は指のような形状のポーチとして現れます(図B2.15A)。この憩室は常に回腸の腸間膜付着の反対側にある反腸間膜縁 (antimesenteric border) に位置しています。この憩室は、幼児では回盲部 (ileocecal junction) から30〜60cmの距離に、大人では約50cmの距離に位置しています。憩室は自由な状態で存在することもあれば(74%)、臍 (umbilicus) に付着していることもあります(26%)(図B2.15B)。その粘膜はほとんどが回腸型ですが、酸を生成する胃組織、膵臓組織、または空腸や結腸の粘膜が含まれている場合もあります。回腸憩室が炎症を起こすと、虫垂炎 (appendicitis) と類似した痛みを引き起こすことがあります。
虫垂の位置 (Position of Appendix)
後盲腸位虫垂 (Retrocecal Appendix) は上行して右結腸曲 (right colic flexure) 方向に向かい、通常は自由に動く状態です(図2.53C参照)。時折、盲腸の腹膜被覆の下に位置し、盲腸または後腹壁に癒着していることもあります。虫垂は下方に伸び、骨盤縁に向かって、またはそれを越えて位置することもあります。虫垂の解剖学的位置によって、虫垂が炎症を起こしたときの症状や、筋肉痙攣や圧痛の位置が決まります。虫垂の基部は、右上前腸骨棘 (right anterior superior iliac spine, ASIS) と臍 (umbilicus) を結ぶ斜線の1/3の位置にあり、これがマクバーニー点 (McBurney point) です。
虫垂炎 (Appendicitis)
虫垂炎 (Appendicitis) は、急性腹症(突然発生する激しい腹痛)の一般的な原因です。通常、マクバーニー点を押すと最大の圧痛が確認されます。若年層の虫垂炎は、虫垂内のリンパ小節の過形成により、虫垂の腔が閉塞することで引き起こされることが多いです。高齢者では、閉塞は通常、糞石 (fecalith) または糞塊 (coprolith) によって引き起こされ、これが虫垂内に形成されます。虫垂からの分泌物が逃げられないと、虫垂が腫れ、内臓腹膜が伸ばされます。虫垂炎の痛みは通常、最初は臍周囲 (peri-umbilical region) の漠然とした痛みとして始まります。これは、痛覚の求心性線維がT10レベルの脊髄に入るためです。その後、右下腹部に激しい痛みが生じ、これは後腹壁を覆う壁側腹膜の炎症によるものです。股関節で大腿を伸展させると痛みが生じます。
急性虫垂炎は、虫垂動脈 (appendicular artery) の血栓症を引き起こし、虚血 (ischemia)、壊疽 (gangrene, 組織の死滅)、および炎症を起こした虫垂の穿孔を引き起こすことがよくあります。虫垂が破裂すると、腹膜炎 (peritonitis) が生じ、腹痛、吐き気、嘔吐、そして腹部の硬直 (abdominal rigidity) が引き起こされます。右大腿の屈曲は、右大腰筋 (psoas muscle) の弛緩を引き起こし、痛みを軽減します。
虫垂切除術 (Appendectomy)
虫垂切除術 (Appendectomy) は、横方向またはグリッドアイロン (gridiron, 筋肉分割) 切開によって行うことができます。この切開は、右下腹部のマクバーニー点に中心を置いて行われます(「腹部外科切開術」については、p. 198の青枠を参照)。従来、グリッドアイロン切開は脊臍線 (spino-umbilical line) に対して垂直に行われますが、横方向の切開も一般的に使用されます。切開部位と切開方法の選択は、外科医の裁量に委ねられます。典型的には、炎症を起こした虫垂はマクバーニー点の深部にありますが、最大の痛みと圧痛の位置は実際の虫垂の位置を示します。
腹腔鏡下虫垂切除術 (Laparoscopic Appendectomy) は、虫垂を除去するために選択的に使用される標準的な手術手技です。まず、腹腔内に炭酸ガスを注入して腹壁を膨らませ、視野と作業空間を確保します。腹腔鏡は、臍周囲などの腹壁前外側に小さな切開を入れて挿入されます。虫垂とその関連血管への手術アクセスのために、1つまたは2つの小さな切開(ポータル)が必要です。
可動性の上行結腸 (Mobile Ascending Colon)
下部の上行結腸に腸間膜がある場合、盲腸 (cecum) と結腸の近位部分が異常に可動性を持つことがあります。この状態は、約11%の人に見られ、結腸の捻転 (volvulus, twisting) による腸閉塞 (intestinal obstruction) を引き起こすことがあります。盲腸固定術 (cecopexy) により、捻転および結腸の閉塞を防ぐことができます。この固定手術では、盲腸と上行結腸の近位部分の結腸ヒモ (tenia coli) を腹壁に縫合します。
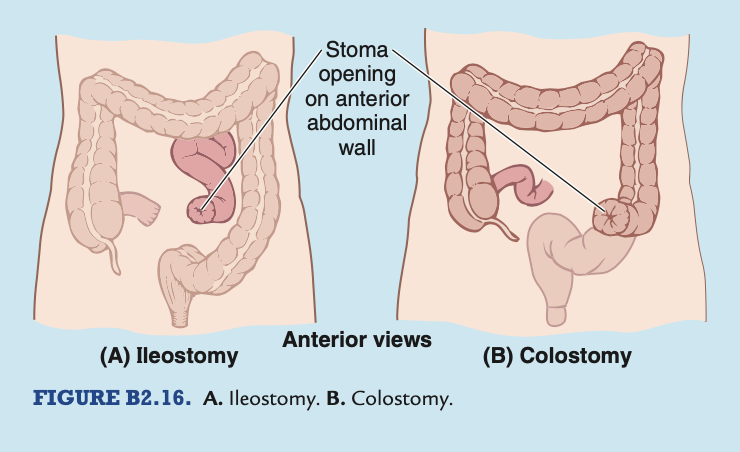
大腸炎、結腸切除、回腸造口術、結腸造口術 (Colitis, Colectomy, Ileostomy, and Colostomy)
大腸の慢性炎症(潰瘍性大腸炎やクローン病)は、大腸および直腸の重度の炎症と潰瘍形成が特徴です。場合によっては、結腸切除術 (colectomy) が行われます。この手術では、終末回腸 (terminal ileum) と結腸、直腸および肛門管が除去されます。次に、回腸造口術 (ileostomy) が行われ、回腸を腹壁に人工的に開口させるストーマ (stoma) が作られます(図B2.16A)。終末回腸は前腹壁の開口部を通して外部に引き出され、その周囲に縫合され、内容物の排出が可能になります。部分的な結腸切除術が行われた場合、結腸造口術 (colostomy) やS状結腸造口術 (sigmoidostomy) が実施され、結腸の終末部を皮膚に人工的に開口させます(図B2.16B)。
大腸内視鏡検査 (Colonoscopy)
大腸の内部を観察し、写真を撮影する手順は、大腸内視鏡検査 (colonoscopy, coloscopy) と呼ばれ、柔軟なファイバースコープを肛門から挿入して行います(図B2.17A)。内視鏡を通じて小さな器具を挿入し、生検やポリープの除去などの小さな手術を行うことができます。大腸の腫瘍のほとんどは、S状結腸および直腸に発生し、特に直腸S状結腸接合部 (rectosigmoid junction) 付近に現れることが多いです。S状結腸の内部は、より短い内視鏡を使用したS状結腸内視鏡検査 (sigmoidoscopy) によって観察されます。
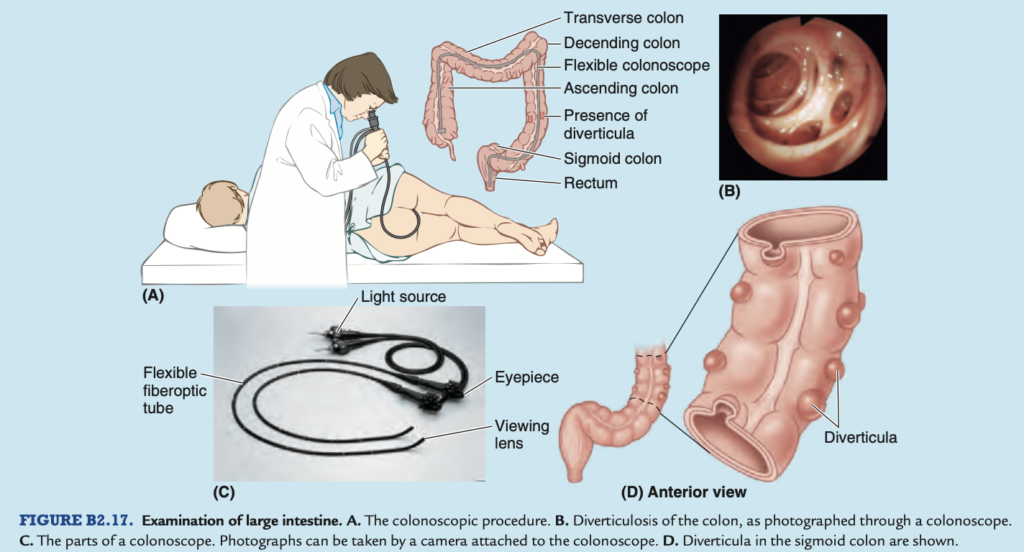
憩室症 (Diverticulosis)
憩室症 (Diverticulosis) は、大腸の粘膜の外側への偽性憩室 (false diverticula, 外部突出やポケット) が複数発生する疾患です。主に中年および高齢者に影響を与えます。憩室症は通常、S状結腸 (sigmoid colon) で見られます(図B2.17C & D)。大腸の憩室は真性憩室 (true diverticula) ではなく、粘膜の突出が筋肉層の間の弱点(筋肉繊維の間の分離)を通して形成され、結腸壁全体が関与することはありません。憩室は通常、非腸間膜側の2つの結腸ヒモ (nonmesenteric teniae coli) の腸間膜側に発生し、栄養動脈が筋層を貫通して粘膜下に到達する場所に形成されます。憩室は感染および破裂することがあり、憩室炎 (diverticulitis) を引き起こし、栄養動脈を歪めたり侵食して出血を引き起こす可能性があります。食物繊維を多く含む食事は、憩室症の発生を減少させるのに効果的です。
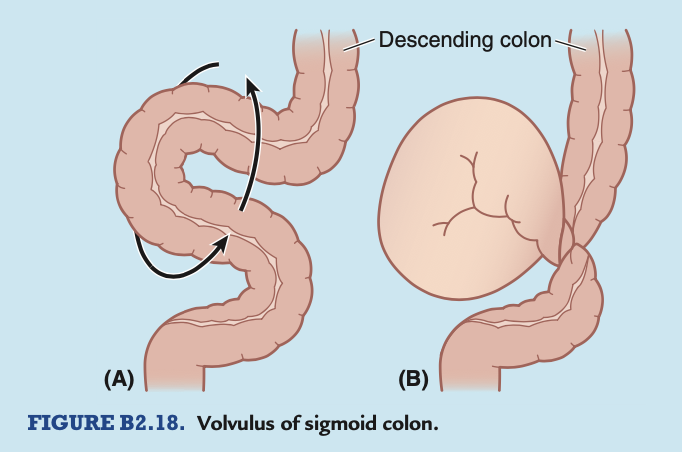
S状結腸の捻転 (Volvulus of Sigmoid Colon)
S状結腸および腸間膜 (mesocolon) の可動性の高いループの回転および捻転は、S状結腸捻転症 (volvulus of the sigmoid colon) を引き起こし、下行結腸およびS状結腸の一部の腸腔が閉塞されます(図B2.18)。これにより、便秘 (constipation, 便の排出不能) や、捻転部分のS状結腸の虚血 (ischemia, 血流の欠如) が発生します。治療されない場合、腸内に圧縮された硬便 (fecal impaction) が形成され、影響を受けた腸部分の壊死 (necrosis, 組織死) に至ることがあります。


コメント